Nekrotiserende bløddelsinfektioner og hyperbar iltbehandling – »sparsom evidens« er ikke det samme som »ingen effekt«
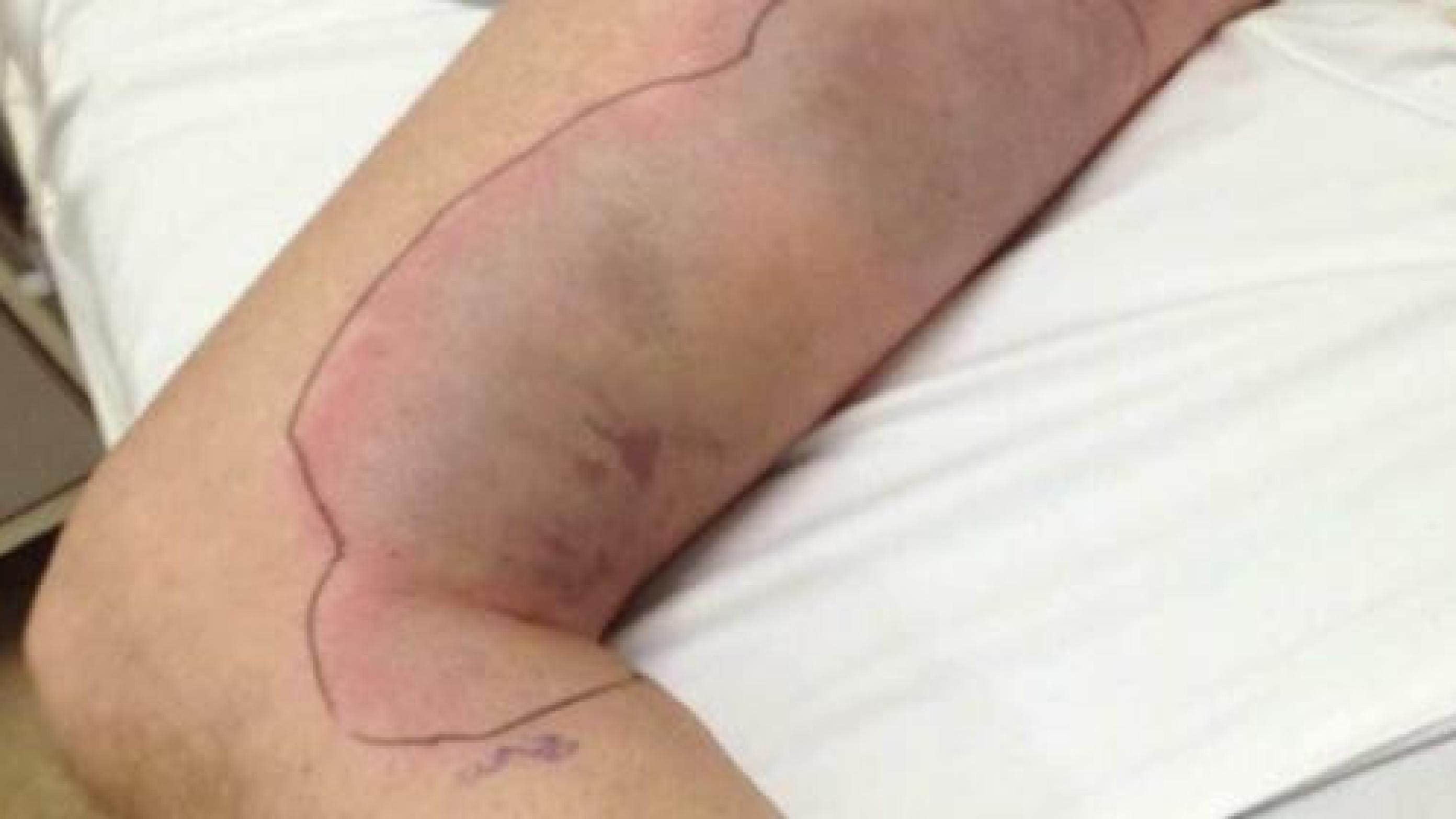

På det seneste er der udkommet en national, tværregional klinisk retningslinje for behandlingen af nekrotiserende bløddelsinfektioner (NSTI). Ingen har spurgt de behandlingsansvarlige om anvendelsen af hyperbar iltbehandling (HBOT) hos patienter med NSTI i forbindelse med udarbejdelsen og forberedelserne af den nationale kliniske retningslinje – bortset fra en pseudohøring med få døgns frist og en besked om, at vejledningen i øvrigt var »klappet af« med de væsentligste eksperter på området og interessenter. Et forløb, som senest er beskrevet og relevant kritiseret i cheflæge Simon Hyttel-Sørensens indlæg om selv samme sag [1]. I forlængelse heraf præsenterede Fedder et al for nylig en statusartikel på behandlingen af NSTI i Ugeskrift for Læger [2]. Artiklen refererer bl.a. til den senest udkomne nationale kliniske retningslinje for behandlingen af patienter med NSTI og omtaler i denne sammenhæng adjuverende behandling med HBOT som uden evidens, og som dermed risikofrit for patienten kan ignoreres som adjuvans til behandling af tilstanden. NSTI forekommer i Danmark med en incidens på 1,99/100.000 (95% KI: 1,79-2,19; 104-127 patienter pr. år i 2005-2018) [3].
Der er således tale om en i forvejen endog meget sjælden tilstand, der uden intervention hurtigt medfører døden og kan ramme personer uden komorbiditeter såvel som allerede kronisk syge patienter. En tilstand, som kun få klinisk arbejdende læger vil blive konfronteret med. Hvad statusartiklen [2] forbigår er, at den refererede artikel af Hedetoft et al [3] netop finder, at brugen af HBOT til patienter med NSTI er associeret til øget overlevelse, når behandlingen holdes op imod patienter fra sammenligneligt højvolumencenter, som ikke anvender HBOT. Undersøgelsen fandt ingen forskelle i køn, alder eller komorbiditeter (opgjort ved vægtet Charlson Comorbidity Index) for patienter behandlet på danske højvolumenhospitaler (> 8 patienter med NSTI pr. år) med eller uden adjuverende brug af HBOT. Patienter, som ikke overlevede de første 30 dage, døde efter en median på hhv. fire og fem dage på disse to sammenlignelige centre.
Ingen sikker indikator
Der syntes derfor ikke at være nogen sikker indikator for, at patienter overflyttet til Rigshospitalet for bl.a. at modtage adjuverende HBOT er mindre syge end i andre højvolumencentre, og trods metodologiske svagheder er resultatet i overensstemmelse med den øvrige nuværende evidens på området (reference 11, 23, 37-38 i [4]). Sammenlignet med udlandet, hvor andre studier indikerer bedret overlevelse ved flytning til specialiseret og centraliseret behandling [5], er vi i Danmark begunstiget af en god infrastruktur, et velfungerende, speciallægebemandet, præhospitalt, akut beredskab (ambulance og helikopter) samt relativt korte geografiske afstande. Andre systematiske review end i omtalte statusartikelreference nr. 14 [2] har enten ikke kunnet hverken afvise eller bekræfte en sikker positiv effekt eller vist, at anvendelse af HBOT til patienter med NSTI er associeret til øget overlevelse [4]. Fraset få randomiserede studier på adjuverende intravenøst givet immunglobulin beror retningslinjerne for behandlingen af NSTI – inklusive kirurgiske procedurer – på retrospektive data og deraf afledte associationer. Dette til trods er en af de bedst belyste og mest evaluerede interventioner hos patienter med NSTI imidlertid den supplerende brug af HBOT. De kliniske, observationelle studier understøttes af den patofysiologiske viden, hvor danske, prækliniske data peger på, at HBOT administreret som intermitterende behandling er en vigtig regulator for antibiotikainduceret bakteriedrab ved biofilmdannelse i væv, som er påvist netop at forekomme hos patienter med NSTI. Den baktericide og statiske effekt af HBOT begrænser sig ikke til anaerobe bakterier. Når HBOT anvendes som på Rigshospitalet, bør det som udgangspunkt doseres til alle patienter med NSTI, der er overflyttet til centraliseret behandling med diagnosen som led i en fælles protokol.
Postulat
I statusartiklen [2] foreslås det, at HBOT begrænses til de patienter med NSTI, hvor kirurgisk intervention ikke er mulig. Dette postulat understøttes ikke i litteraturen og må være at fortolke som forfatternes egen overbevisning. I klinisk praksis vil det svare til, at HBOT ikke anvendes, og så er vi tilbage ved udgangspunktet for påstanden om, at den manglende evidens baseret på randomiserede studier hos patienter med NSTI er lig med ingen effekt. I international kontekst er Rigshospitalets behandlingsresultater gode, selvom der fortsat er rum for forbedringer i behandlingen og håndteringen af patienterne med NSTI. Takket være private donatorer udbygger Rigshospitalet i denne tid vort HBOT-anlæg for bl.a. at forbedre standarden for den intensivt behandlingskrævende patient.
Ny national retningslinje
Randomiserede studier betragtes fortsat som guldstandard for evidens, men patienterne, der skal bevise de kausale sammenhænge, kan stille og roligt »forsvinde« – potentielt hjulpet godt på vej af den nationale retningslinje og nu senest også ovennævnte statusartikel og dens konklusion om anvendelsen af HBOT til NSTI [2]. Beviset for kausal effekt mellem interventionen (her HBOT) og udkommet for patienten udebliver. Der er »ingen evidens« og dermed »ingen effekt«, anføres det. Profetien om manglende effekt ved brug af HBOT hos patienter med NSTI bliver selvopfyldt. Og sådan forbliver det – måske. Det er forfatteren til denne kroniks upartiske overbevisning, at HBOT fortsat tilbydes patienter med NSTI, hvor hurtig, primær kirurgi og transport af patienten er logistisk muligt og skønnet sikkert, ikke begrænses til kirurgisk præselekterede patienter med NSTI som advokeret for i statusartiklen [2] og i øvrigt anvendes, indtil et stort internationalt, multicenter-RCT-studie af tilstrækkelig styrke og kvalitet definitivt be- eller afkræfter den positive effekt af HBOT hos patienter med NSTI. Den regionale vejledning for behandlingen af NSTI i Region Hovedstaden fastholder da også denne strategi og afviger dermed fra den nationale kliniske retningslinje og den senest publicerede statusartikel [2].
I Danmark har vi erfaringer fra det internationale INFECT-studie, der med Rigshospitalet som største bidragsyder til kliniske og humanbiologiske data omhandlede behandlingen af NSTI. Siden 2013 er der publiceret over 40 videnskabelige rapporter om emnet i konsortiet. Forskning i HBOT’s virkningsmekanismer pågår via en unik biobank og kliniske data. Viden, der kan belyse patofysiologiske virkningsmekanismer for interventionen, anvendes til at designe et tilstrækkeligt stort og for patienterne etisk acceptabelt og sikkert randomiseret studie, hvis mål bl.a. skal være at identificere, hvilke patienter der vil have mest gavn af behandlingen. Dermed også at sikre optimal brug af en begrænset tilgængelig ressource. Potentialet til at etablere det nødvendige studie med internationale samarbejdspartnere, konsensus om en protokol og mål for udkomme er således muligt. Denne forbedrende proces er i gang. Danske hospitaler, der modtager patienter med NSTI, og sundhedsmyndigheder bør bakke fuldhjertet op om et sådant initiativ ved at sikre fortsat overflytning af patienter til specialiseret behandling og ikke fastholde en narrativ, der forhindrer processen og dermed opnåelsen af ny videnskabelig erkendelse til langsigtet gavn for patienterne i Danmark og globalt.
Danske Regioner har ikke ønsket at svare.
Faktaboks
Jessen B. Skarp lægelig kritik i sag om kødædende bakterier. Ugeskr Læger 2022;184(18):1662-5.
Fedder AM, Hvas AM, Wang M et al. Nekrotiserende fasciitis. Ugeskr Læger 2022;184:V11210825.
Hedetoft M, Madsen MB, Madsen LB et al. Incidence, comorbidity and mortality in patients with necrotising soft-tissue infections, 2005-2018: a Danish nationwide register-based cohort study. BMJ Open. 2020;10(10):e041302.
Hedetoft M, Bennett MH, Hyldegaard O. Adjunctive hyperbaric oxygen treatment for necrotising soft-tissue infections: A systematic review and meta-analysis. Diving Hyperb Med. 2021;51(1):34-43.
Audureau E, Hua C, de Prost N et al. Mortality of necrotizing fasciitis: relative influence of individual and hospital-level factors, a nationwide multilevel study, France, 2007-12. Br J Dermatol. 2017;177(6):1575-1582.