Benigne hudforandringer

Sinem Saritas1, Hasan Gökcer Tekin2, Trine Høgsberg3, Lisbet Rosenkrantz Hölmich4 & Jacob Juel5
En væsentlig del af henvendelserne drejer sig om benigne hudforandringer i såvel almen praksis som på dermatologiske og plastikkirurgiske afdelinger. En dermatolog må forvente at se 20-40 benigne hudforandringer for hvert malignt melanom [1]. De fleste benigne hudforandringer diagnosticeres ofte ud fra sygehistorien og de kliniske fund. Dermatoskopet kan være et nyttigt værktøj til at støtte en klinisk formodning, men det kræver dog en vis træning at bruge for at øge den diagnostiske præcision [2, 3]. Formålet med denne artikel er at skabe et overblik over almindeligt forekommende benigne hudforandringer samt deres klassiske karakteristika, der kan bruges differentialdiagnostisk over for mere alvorlige hudforandringer (Tabel 1).
Fakta
Benigne hudforandringer er en almindelig kontaktårsag i almen praksis.
De kliniske fund kan være en stor hjælp i skelnen mellem benigne og maligne hudforandringer.
Kliniske fund kan mindske unødig behandling af benigne hudforandringer, men ved tvivl bør histologisk verifikation sikres.
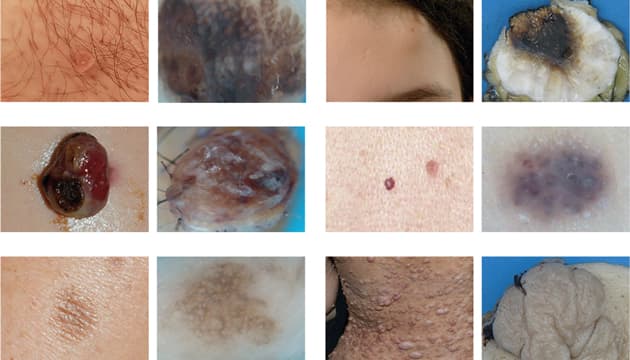
Naevus pigmentosus (Figur 1), såkaldt modermærke, inddeles i kongenit og akkvisit naevus. Akkvisit naevus er en benign proliferation af melanocytter, som opstår efter fødslen og indtil ca. 40-årsalderen og er betinget af både genetiske og miljømæssige faktorer, herunder eksposition for UV-lys. Histologisk inddeles akkvisit naevus i junction, compound og dermalt naevus. Klinisk kan et naevus være flad, papuløs eller stilket. Oftest er den velafgrænset og kan variere i farven fra hudfarvet til jævn brunlig [4]. Naevi kan klinisk undersøges i henhold til ABCDE-kriterierne: asymmetry, border (uregelmæssig kant), colour (farve), diameter (størrelse > 6 mm) og evolution (udvikling) [5]. Naevus pigmentosus er en benign hudforandring, der potentielt kan undergå transformation til malignt melanom, som er den væsentligste differentialdiagnose. Behandling i form af excision sker ofte af kosmetiske årsager, eller når malignitet skal udelukkes [4, 6].
Kongenit naevus, som er en medfødt benign ansamling af melanocytter, ses hos 2,6% af nyfødte kaukasider [7]. Læsionens størrelse er associeret til malignitetsrisiko, hvorfor kongenitte naevi inddeles efter forventet diameter i voksenalderen på følgende måde: små (< 1,5 cm), mellemstore (1,5-20 cm) og store naevi (> 20 cm). Børn med store naevi bør kontrolleres i plastikkirurgisk og/eller dermatologisk regi [7].
Naevus sebaceus (Figur 1) er et medfødt epidermalt hamartom, som består af epidermis, sebaceøse kirtler, umodne hårfollikler og apokrine kirtler. Forandringen er ofte gullig med en voksagtig overflade og er typisk lokaliseret i ansigt og på skalp. Med alderen bliver læsionen ofte mere fortykket og verrukøs [8]. I sjældne tilfælde kan der i forandringen udvikles maligne hudtumorer som basalcelle- og planocellulært karcinom [9]. Behandlingen kan bestå af laserbehandling eller kirurgi [10].
Seboroisk keratose (Figur 1), såkaldt gammelmandsvorte, er en almindeligt forekommende godartet hudtumor. Læsionen skyldes en proliferation af overfladeepitelet. Omend kausaliteten ikke er fuldt afklaret, synes eksposition for UV-lys at være en risikofaktor [11-13]. Seboroiske keratoser opstår typisk efter 30-årsalderen, og forekomsten stiger med alderen [13, 14]. Læsionen er velafgrænset og varierer i farven fra gul til sortbrun. Den har oftest en mat vortelignende fedtet overflade og sidder oven på huden, såkaldt stuck-on appearance [14]. Hyppigste lokalisation er ansigt og truncus. Pludselig forekomst af multiple seboroiske keratoser, såkaldt Leser-Trélats tegn, er kasuistisk associeret med underliggende malign sygdom i f.eks. mave-tarm-kanalen [15, 16]. Dermatoskopisk kan den seboroiske keratose skelnes fra andre hudforandringer ved tilstedeværelse af et cerebriformt mønster, comedolignende åbninger og milielignende cyster, som næsten udelukkende ses i seboroiske keratoser [17]. Seboroiske keratoser er ikke behandlingskrævende, medmindre patienten oplever irritation, eller hvis forandringen ikke kan skelnes fra en malign hudtumor, f.eks. malignt melanom. Oftest behandles seboroiske keratoser også af kosmetiske årsager. Behandlingen kan bestå af kryoterapi, curettage, laserbehandling eller kirurgi [14].
Dermatofibrom (Figur 1), også kaldet histiocytom, er en godartet proliferation af fibroblaster, hvis ætiologi er omdiskuteret. Et dermatofibrom menes at kunne opstå efter et lokalt traume, f.eks. et insektbid, men kan muligvis også udarte sig som en neoplasi. Det kan ses i alle aldre og er hyppigst blandt 20-40-årige. Det er en langsomtvoksende fast til hård hudfarvet til rødbrun nodulus lokaliseret i eller over hudniveau. Der ses ofte pigmentering i randzonen af forandringen. Hvis der gribes om tumoren, vil den synke ned i huden. Dette kaldes dimple sign og er diagnostisk. Sædvanligvis er der ingen symptomer, men kløe og ømhed kan forekomme. Dermatofibromer kan opstå overalt på kroppen, men er oftest lokaliseret på underbenene [18]. Sjældent ses multiple dermatofibromer (> 15 læsioner), hvilket kan være et tegn på underliggende autoimmun sygdom eller immunkompromitteret tilstand, f.eks. hiv [19-21]. Ved dermatoskopi ses en central bleghed med pigmentering i periferien [18]. En væsentlig differentialdiagnose er dermatofibrosarcoma protuberans, som er en meget sjælden malign bløddelstumor med høj recidivrate og metastasepotentiale [18].
Behandling af dermatofibromer er ikke nødvendig, medmindre der ses forandringer i læsionen, eller malignitet ikke kan udelukkes. Behandlingsmodaliteten er kirurgisk excision [18].
Akrokordon (Figur 1), såkaldt skin tag, er en hyppigt forekommende godartet, stilket polyp bestående af hyperplastisk dermis og epidermis. Oftest hudfarvet eller brunlig i udseendet. Forekomsten stiger med alderen og under graviditet [14]. Diabetes mellitus er en prædisponerende faktor [22]. Skin tags er især lokaliseret i hudfolder, på hals, aksiller og lysker, hvor hudfriktion kan være en udløsende faktor. Som regel er de asymptomatiske, og diagnosen kan ofte stilles på den kliniske præsentation. Sommetider kan skin tags forveksles med neurofibromer, seboroiske keratoser og stilkede naevi. Behandling er ikke nødvendig, men kan f.eks. bestå af curettage, elektrokoagulation (elkirurgi) eller kirurgisk excision [14].
Epidermoidcyste (Figur 1), også kendt som epidermal inklusionscyste eller aterom, udgår fra øvre del af hårfolliklen og er omgivet af et tyndt lag epidermislignende epitel. Hyppigste lokalisationer er ansigt, hals og truncus. Oftest er den asymptomatisk, men spontan inflammation med smerter til følge og ruptur kan ses. Diagnosen er ofte baseret på det kliniske fund med en rund, fast hudfarvet mobil cyste under huden, der kan have en central udførselsgang [14, 23, 24]. Ved epidermoidcyster, der er usædvanlige i antal og/eller lokalisation, f.eks. fingre, bør man få mistanke om Gardners syndrom, som er en tilstand med øget risiko for kolorektalkræft [14]. Epidermoidcyster er ikke behandlingskrævende, men behandles ofte af kosmetiske årsager, især i ansigtet. I tilfælde af inflammation kan udtømning vha. incision være nødvendig. Kirurgisk excision bør tilstræbes, når cysten ikke er inflammeret, med henblik på fjernelse af intakt cyste og kapsel, så recidivrisikoen mindskes. Incisionsbiopsi er også en mulighed, hvor cysteindholdet udtømmes via en lille incision for derefter at trække cystekapslen ud. Dette kan resultere i et kosmetisk bedre resultat end kirurgisk excision [23].
Pyogent granulom (Figur 1), også kendt som lobulært kapillært hæmangiom, er en hurtigtvoksende vaskulær forandring, der opstår som følge af kapillærkarproliferation. Læsionen er oftest som en solitær, rødlig til lillafarvet papel med en hvidlig randzone og har stor blødningstendens. Den ses ofte på hud eller slimhinder, især mundslimhinden. Hyppigst ses den hos børn og unge. Desuden forekommer pyogent granulom også hos gravide kvinder, især på gingiva, og kaldes granuloma gravidarum, hvor hormonelle faktorer synes at spille ind. Derudover er traume ofte en udløsende faktor. Visse medikamenter såsom orale retinoider, hiv-lægemidler og immunsupprimerende midler kan også være associeret til udvikling af læsionen. Hyppigste lokalisationer er hoved, hals, ekstremiteter og især fingre [14, 25]. Sygehistorien og den kliniske præsentation er ofte tilstrækkelig i diagnostikken af et pyogent granulom. Differentialdiagnostisk bør overvejes amelanotisk melanom, basalcellekarcinom, planocellulært karcinom og angiosarkom. Læsionen fjernes oftest pga. hurtig vækst og blødningstendens. Kirurgisk excision foretrækkes, da curettage oftere fører til recidiv sammenlignet med kirurgisk excision [25].
Senilt angiom (Figur 1), også kaldet cherry angioma, er en vaskulær godartet hudforandring, som tiltager med alderen. De viser sig som små rødlig-violette faste eller bløde papler, hvor farven oftest forsvinder ved tryk. Typisk er læsionerne asymptomatiske og lokaliseret på truncus og ekstremiteter [14, 24]. Pludselig forekomst af multiple senile angiomer kan ses sammen med underliggende malign sygdom [26, 27]. Tromboseret senilt angiom kan fremstå mere sort i farven og være svær at skelne fra nodulært malignt melanom. Dermotoskopien vil dog ofte vise den rødlig-violette farve, der tyder på en vaskulær proces. Behandling sker på kosmetisk indikation og kan omfatte kirurgi, elkirurgi eller laserbehandling. Kirurgisk excision foretrækkes, når malignitet skal udelukkes. Differentialdiagnostisk bør amelanotisk og nodulært malignt melanom primært overvejes [28].
Lentigo solaris (Figur 1), nærmere kendt som leverpletter eller alderdomspletter, er en proliferation af normale melanocytter som følge af kronisk solskade. Læsionen viser sig ved en oval eller irregulær brunlig forandring på soleksponeret hud, især på ansigt, håndrygge, skuldre og ryg. Pigmenteringen i læsionen er ofte ensfarvet, jævn og regelmæssig. Klinisk kan den indimellem være vanskelig at skelne fra andre pigmenterede forandringer såsom lentigo maligna eller seboroisk keratose. Ved tvivl om diagnosen, eller hvis forandringen ændrer sig i form eller farve, hvor der tilkommer mørk pigmentering i læsionen, bør der foretages hudbiopsi. Kosmetisk indikation ligger ofte til grund for behandling af lentigo solaris og indebærer kryoterapi eller laserbehandling. Patienter med lentigo solaris bør anbefales solprofylakse for at forebygge yderligere udvikling af forandringerne [23, 29].
Neurofibrom (Figur 1) er en godartet perifer nerveskedetumor, der kan være en solitær læsion eller multiple læsioner. Multiple neurofibromer kan være associeret til den arvelige sygdom neurofibromatosis type 1 (NF1), også kendt som Recklinghausens sygdom, der ud over neurofibromer kan vise sig ved fregner i lysker/armhuler og café au lait-pletter i huden. En café au lait-plet er en velafgrænset, jævn hyperpigmenteret læsion, som er i niveau med den omgivende hud og klinisk kan ligne lentigo solaris. Neurofibromer er oftest bløde, hudfarvede til hyperpigmenterede knuder i eller over hudniveau. Ved tryk på læsionen vil den trække sig indad og gendannes, når trykket fjernes. Dette kaldes buttonhole sign og er karakteristisk for neurofibromer. De kan være lokaliseret på hele hudorganet. Sjældent ses symptomer i form af irritation, kløe, smerte og/eller paræstesi, især ved dybereliggende neurofibromer, der udspringer fra nerverødderne [30]. Differentialdiagnoser er akrokordoner, dermatofibromer og i visse tilfælde maligne tumorer, herunder desmoplastisk malignt melanom og malign perifer nerveskedetumor, der kan opstå fra de godartede neurofibromer. Ved pludselig hurtig vækst i et ellers uforandret neurofibrom bør malignitet mistænkes. Hos 10% af patienterne med NF1 vil der ses transformation af neurofibromer til malign perifer nerveskedetumor [30]. Behandlingen sker oftest på baggrund af kosmetiske gener eller ved tvivl om malignitet og udgør komplet kirurgisk excision, hvor recidivraten er lav [30].
Der findes et utal af forskellige benigne hudforandringer, der varierer i deres kliniske præsentation. Ovenstående er et udsnit heraf. Fælles for de benigne hudforandringer er, at de kan udgøre en differentialdiagnostisk udfordring i forhold til de mere alvorlige hudsygdomme. Kendskab til de hyppigste benigne hudforandringer og deres klinik kan være en hjælp på vej til at sondre mellem maligne og benigne hudtumorer. I visse situationer kan skelnen mellem benigne og maligne hudforandringer dog være så vanskelig, at det bør medføre yderligere diagnostisk udredning.
Korrespondance Sinem Saritas. E-mail: E-mail: sinem0825@hotmail.com
Antaget 14. juni 2022
Publiceret på ugeskriftet.dk 18. juli 2022
Interessekonflikter ingen. Forfatternes ICMJE-formularer er tilgængelige sammen med artiklen på ugeskriftet.dk
Taksigelser Giedrius Salkus, Patologisk Afdeling, Aalborg Universitetshospital, takkes for de dermatologiske/patologiske billeder
Referencer findes i artiklen publiceret på ugeskriftet.dk
Artikelreference Ugeskr Læger 2022;184:V10210786
Sinem Saritas, Hasan Gökcer Tekin, Trine Høgsberg, Lisbet Rosenkrantz Hölmich & Jacob Juel
Ugeskr Læger 2022;184:V10210786
Benign skin tumours are commonly seen by general practitioners. They are important to differentiate from skin malignancies. Most benign skin lesions are diagnosed based on the history and clinical features. However, if the clinical diagnosis is uncertain, a skin biopsy, e.g. excisional or punch for histopathological examination is necessary to rule out malignancy. Seborrheic keratoses are the most common benign skin tumours with an increasing incidence with age. Other common benign skin lesions include melanocytic naevi, acrochordons and dermatofibromas, which may resemble malignant neoplasms.
Eedy D. Dermatology: a specialty in crisis. Clin Med (Lond). 2016;16(1):61.
Senel E. Dermatoscopy of non-melanocytic skin tumors. Indian J Dermatol Venereol Leprol. 2011;77(1):16-21; quiz 22.
Lorentzen H, Weismann K, Petersen CS et al. Clinical and dermatoscopic diagnosis of malignant melanoma. Assessed by expert and non-expert groups. Acta Derm Venereol. 1999;79(4):301-4.
Parkinson RW. What to do about moles. Postgrad Med. 1989;86(6):40-6, 51-3, 57.
Thomas L, Tranchand P, Berard F et al. Semiological value of ABCDE criteria in the diagnosis of cutaneous pigmented tumors. Dermatology. 1998;197(1):11-7.
Swerdlow AJ, English J, MacKie RM et al. Benign melanocytic naevi as a risk factor for malignant melanoma. Br Med J (Clin Res Ed). 1986;292(6535):1555-9.
Bahn KA, Hædersdal M, Schmidt G, Hölmich LR. Behandling og håndtering af kongenitte melanocytære naevi. Ugeskr Læger. 2016;178(38):V04160243.
Linnemann A, Bygum A, Fenger-Grøn J. Medfødt lineært naevus sebaceus. Ugeskr Læger. 2011;173(36):2202-3.
Idriss MH, Elston DM. Secondary neoplasms associated with nevus sebaceus of Jadassohn: a study of 707 cases. J Am Acad Dermatol. 2014;70(2):332-7.
Moody MN, Landau JM, Goldberg LH. Nevus sebaceous revisited. Pediatr Dermatol. 2012;29(1):15-23.
Sun MD, Halpern AC. Advances in the etiology, detection, and clinical management of seborrheic keratoses. Dermatology. 2022:238(2):205-17.
Kwon OS, Hwang EJ, Bae JH et al. Seborrheic keratosis in the Korean males: causative role of sunlight. Photodermatol Photoimmunol Photomed. 2003;19(2):73-80.
Yeatman JM, Kilkenny M, Marks R. The prevalence of seborrhoeic keratoses in an Australian population: does exposure to sunlight play a part in their frequency? Br J Dermatol. 1997;137(3):411-4.
Higgins JC, Maher MH, Douglas MS. Diagnosing common benign skin tumors. Am Fam Physician. 2015;92(7):601-7.
Chakradeo K, Narsinghpura K, Ekladious A. Sign of leser-trélat. BMJ Case Rep. 2016;2016:brc2016215316.
Gaduputi V, Chandrala C, Tariq H, Kanneganti K. Sign of leser-trélat associated with esophageal squamous cell cancer. Case Rep Oncol Med. 2014;2014:825929.
Wollina U. Seborrheic keratoses – the most common benign skin tumor of humans. Clinical presentation and an update on pathogenesis and treatment options. Open Access Maced J Med Sci. 2018;6(11):2270-5.
Myers DJ, Fillman EP. Dermatofibroma. StatPearls, 2022.
Ammirati CT, Mann C, Hornstra IK. Multiple eruptive dermatofibromas in three men with HIV infection. Dermatology. 1997;195(4):344-8.
Zaccaria E, Rebora A, Rongioletti F. Multiple eruptive dermatofibromas and immunosuppression: report of two cases and review of the literature. Int J Dermatol. 2008;47(7):723-7.
Niiyama S, Katsuoka K, Happle R, Hoffmann R. Multiple eruptive dermatofibromas: a review of the literature. Acta Derm Venereol. 2002;82(4):241-4.
Rasi A, Soltani-Arabshahi R, Shahbazi N. Skin tag as a cutaneous marker for impaired carbohydrate metabolism: a case-control study. Int J Dermatol. 2007;46(11):1155-9.
Goldstein AO. Overview of benign lesions of the skin. UpToDate, updated 08.04.2021. Available from: https://www.uptodate.com/contents/overview-of-benign-lesions-of-the-skin?search=overview%20benign%20skin%20lesion&source=search_result&selectedTitle=1~150&usage_type=default&display_rank=1 (15. jan 2022).
Luba MC, Bangs SA, Mohler AM, Stulberg DL. Common benign skin tumors. Am Fam Physician. 2003;67(4):729-38.
Frydkjær AG, Krogerus C, Løvenwald JB. Pyogent granulom. Ugeskr Læger. 2021;183(29):V12200898.
Motegi S, Tamura A, Takeuchi Y, Ishikawa O. Senile angioma-like eruption: a skin manifestation of intravascular large B cell lymphoma. Dermatology. 2004;209(2):135-7.
Borghi A, Dika E, Maietti E et al. Eruptive cherry angiomas and skin melanoma: further insights into an intriguing association. Dermatology. 2021;237(6):981-7.
Oakley A. Cherry angioma. DermNet NZ, 2017, opdateret september 2020. https://dermnetnz.org/topics/cherry-angioma/ (15. jan 2022).
Lee EH, Nehal KS, Disa JJ. Benign and premalignant skin lesions. Plast Reconstr Surg. 2010;125(5):188e-98e.
Messersmith L, Krauland K. Neurofibroma. StatPearls, 2021.