Halsabscesser hos børn

Tejs Ehlers Klug1, 2, Martin Mølhave3 & Therese Ovesen2, 3
Grundreglen for behandling af akut opstået absces på halsen hos børn er kirurgisk drænage og antibiotikum.
Omfanget af den kirurgiske behandling afhænger af abscessens lokalisation og præsentation, og drænage kan i udvalgte tilfælde undlades (antibiotisk behandling alene).
Behandling med kortikosteroid giver sandsynligvis hurtigere symptomlindring ved faryngeale abscesser.
Halsabscesser hos børn (< 18 år) udgør en heterogen gruppe af relativt sjældne infektionssygdomme. I denne statusartikel har vi udvalgt fire vigtige abscesser, der håndteres af øre-næse-hals-læger, alment praktiserende læger og børnelæger.
Overordnet anses abscesserne for bakterielt betingede i alle tilfælde. Patogenesen ved de fire sygdomme er generelt dårligt belyst, men antages at bero på transport af vitale bakterier fra et primært infektionsfokus i slimhinde eller hud via lymfekar til regionale lymfeknuder, hvor patogene bakterier prolifererer, og abscessen opstår. Peritonsillær absces udgør en undtagelse, idet denne ikke dannes i en lymfeknude, men i spatiet mellem tonsilkapslen og den faryngeale konstriktormuskel. Incidensen af de lymfeknuderelaterede abscesser er højest i aldersgruppen 0-5 år, og abscesserne er sjældne hos ældre børn og voksne [1-3]. Årsagen til den betydelige aldersvariation er ikke klarlagt, men for de tre lymfeknuderelaterede abscesser antages den at være relateret til små børns umodne immunforsvar. Yderligere antages kombinationen af tandgennembrud og eksponering for kontaminerede genstande i mundhulen at spille en rolle for nontuberkuløs mykobakteriose.
Formålet med denne statusartikel er at give et overblik over klinisk præsentation, mikrobiologi, udredning og behandling af abscessygdomme på halsen hos børn med særligt fokus på den videnskabelige litteratur omhandlende patogene bakterier, valg af antibiotika, brug af kortikosteroid og kirurgisk intervention.
Klinisk præsentation
Den typiske abscederede lymfeknude ses som en hurtigt voksende, rød, varm og øm hævelse opadtil og lateralt på halsen hos et akut påvirket, febrilt barn i alderen 0-3 år [3]. Den primære infektion er ofte aftaget på tidspunktet for erkendelse af abscessen, hvorfor det primære infektionssted kan kun identificeres i et mindretal af tilfældene [3]. Incidensen i Danmark er ca. 35/år.
Mikrobiologi
Staphylococcus aureus er den hyppigst identificerede bakterie [3-5]. Nielsen et al. fandt, at Staphylococcus aureus endda var en hyppig bakterie i abscesser sekundært til infektioner, hvor denne bakterie normalt ikke regnes som sygdomsfrembringende (oropharynx og mellemøret) [3]. Streptococcus pyogenes og Streptococcus anginosus-gruppe findes i et mindretal af abscesserne [3-5].
Udredning og behandling
Langt de fleste absceslymfeknuder kan visualiseres med ultralyd (UL)-skanning, men adskillelse af absces og flegmone kan være vanskelig. CT kan være indiceret ved mistanke om dybtliggende absces, og i differentialdiagnostikken mellem absces og flegmonøs lymfadenitis kan der i tvivlstilfælde udføres (UL-vejledt) aspiration forud for incision.
Grundprincipperne for behandling er incision af abscessen og antibiotikum. Der kan evt. foretages peroperativ skylning og drænanlæggelse. Der foreligger enkelte studier, der viser, at aspiration er et sikkert og effektivt alternativ til incision (i kombination med antibiotisk behandling) [6, 7]. Dog er indlæggelsestiden i disse studier betydeligt længere (6,5-13,7 dage) end i studier, hvor der er foretaget incision (3,0-4,2 dage) [3-5].
Der foreligger ingen randomiserede studier til sammenligning af forskellige antibiotiske regimers effekt på helbredelse af cervikal abscederet lymfadenitis hos børn. Ud fra de nævnte mikrobiologiske fund antages det for vigtigt, at Staphylococcus aureus og streptokokker dækkes, indtil dyrkningssvar foreligger, f.eks. cefuroxim eller amoxicillin med clavulansyre. Nielsen et al. fandt dog ingen signifikante forskelle mellem børn behandlet med antibiotika dækkende streptokokker versus streptokokker og Staphylococcus aureus med hensyn til indlæggelsesvarighed, recidiv af absces eller ændring af antibiotisk regime på grund af manglende klinisk fremgang [3]. Vi har ikke kunnet finde studier, der belyser effekterne af kortikosteroidbehandling.
Klinisk præsentation
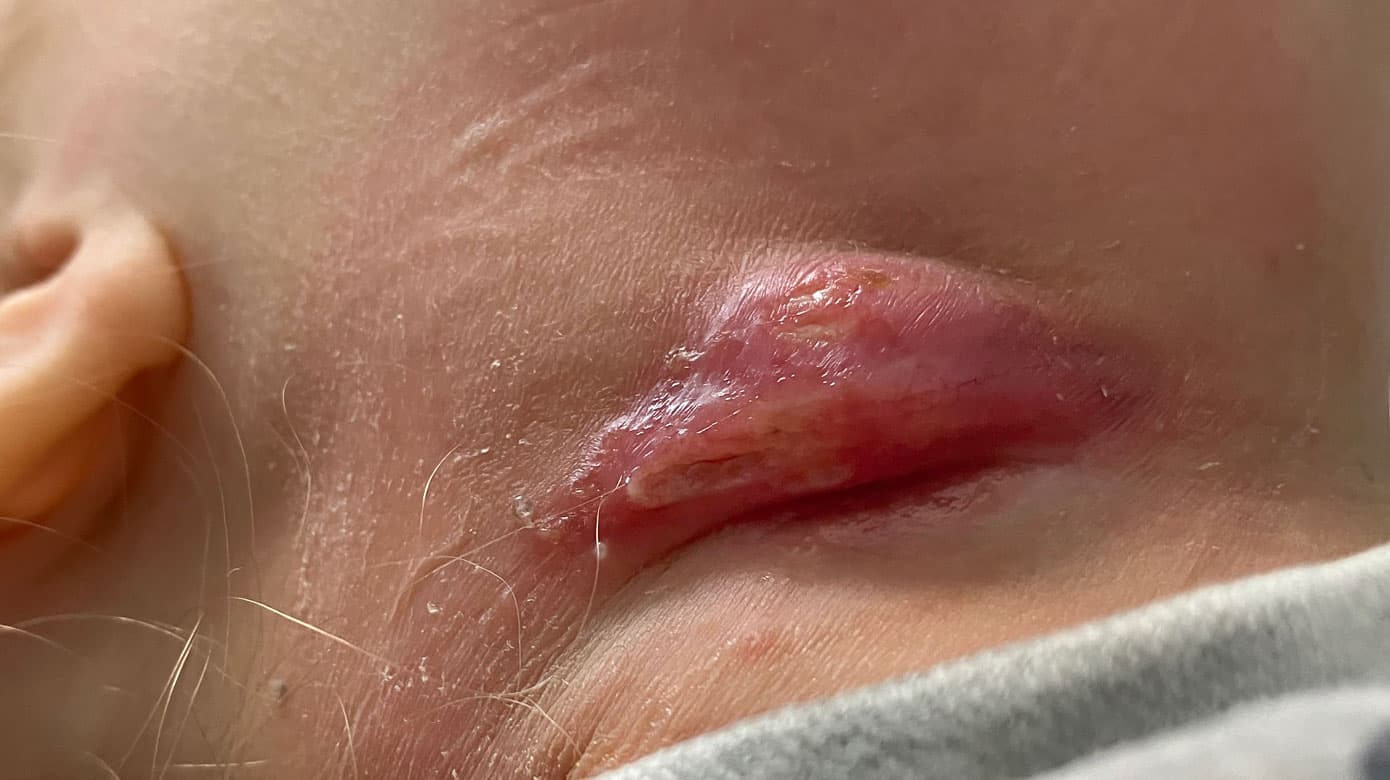
Typisk viser infektionen sig som en langsomt progredierende, unilateral hævelse opadtil på halsen eller i parotisregionen hos et i øvrigt asymptomatisk barn i alderen 1-5 år [1]. Tidligt i forløbet ses ultrasonisk en forstørret, afrundet, hypoekkogen og velafgrænset lymfeknude i hævelsen. Senere kan lymfeknuden abscedere og adhærere til huden, der i klassiske tilfælde ses rød-violet misfarvet (se Figur 1). Efterfølgende kan huden briste med pusafløb fra fistel. I løbet af måneder fremkommer opheling, og i hele forløbet er barnet typisk upåvirket af infektionen. Incidensen i Danmark er ca. 100/år.
Mikrobiologi
I modsætning til de øvrige abscesser i denne artikel, hvor den langt overvejende del er polymikrobielle, identificeres kun én bakteriestamme ved mykobakteriose. Der findes en lang række af forskellige arter af nontuberkuløse mykobakterier, hvoraf de hyppigste er Mycobacterium avium, M. haemophilum og M. malmoense [8].
Udredning og behandling
Den mikrobiologiske påvisning af nontuberkuløse mykobakterier gøres ved dyrkning i specialmedie og/eller PCR-undersøgelse på pus eller inficeret væv. Dyrkningstiden er op til 56 dage. Falsk negative prøver er hyppige. Ofte er den kliniske præsentation meget karakteristisk, og mikrobiologisk verifikation er ikke en streng nødvendighed. I denne forbindelse anvendes »definite« og »probable« nontuberkuløs mykobakteriose til hhv. dyrkning/PCR-verificeret og alene klinisk bestemt diagnose [9].
Infektionen kan behandles med kirurgisk excision eller antibiotika. Alternativt kan aktiv behandling undlades, da infektionen er selvlimiterende (»watchful waiting«). Et stadig stigende antal studier har vist, at i sygdommens tidlige faser, hvor der ikke er abscedering og fistulering, giver kirurgisk excision af det inficerede område bedre resultater, såvel på kort som lang sigt (hurtigere opheling, færre komplikationer og bedre kosmetiske resultater), end antibiotisk behandling og watchful waiting [10]. Læsion af n. facialis er en risiko ved kirurgi [8]. Antibiotisk behandling er langvarig (flere måneder), og antibiotikavalg bør hvile på forudgående dyrkning og resistensbestemmelse. De hyppigst anvendte antibiotika er clarithromycin, rifampicin, rifabutin og ethambutol [8]. Vi har ikke kunnet finde studier, der belyser effekterne af kortikosteroidbehandling.
Klinisk præsentation
Symptombilledet og de kliniske fund hos børn ligner voksnes med få dage varende feber, almen sygdomsfornemmelse, halsondt og synkesmerter med unilateral forværring og udstråling til samsidige øre og tiltagende besvær med mundåbning og fødeindtag [11]. Incidensen er højest i alderen 15-17 år [12]. Objektivt findes trismus og asymmetri i oropharynx med hævelse og induration af det peritonsillære væv på den afficerede side. Tonsillen er medialforskudt mod den raske side [11]. Incidensen i Danmark er ca. 200/år.
Mikrobiologi
Ganske få studier fokuserer på mikrobiologien ved peritonsillær absces hos børn, hvoraf ingen er danske [11, 13, 14]. Studierne er retrospektive med beskrivelse af de bakterielle fund ved rutinedyrkninger. De fleste abscesser er polymikrobielle, og de hyppigste fund er Streptococcus pyogenes, Fusobacterium necrophorum og Streptococcus anginosus-gruppe. Der foreligger ingen studier, der sandsynliggør, hvilke af de fundne bakterier der er patogenetisk betydende, men de beskrevne fund ligner disse hos voksne, hvor der foreligger god evidens for betydningen af Streptococcus pyogenes og F. necrophorum [15].
Udredning og behandling
Ved mistanke om peritonsillær absces udføres aspiration, evt. UL-vejledt, hvis barnet kan medvirke. Fund af peritonsillært beliggende pus er diagnostisk. Ved negativ aspiration kan yderligere indstik forsøges, eller patienten kan indlægges til intravenøs antibiotisk behandling og evaluering dagen efter. CT udføres ved mistanke om retro- eller parafaryngeal absces.
Den primære behandling er kirurgisk drænage af abscessen. Aspiration, incision og akut tonsillektomi regnes for ligeværdige. Fordelene ved tonsilbevarende drænage (aspiration og incision) er: få komplikationer, hurtig symptomlindring og lavt ressourceforbrug – især hvis interventionen kan udføres i lokal anæstesi. Tidligere peritonsillær absces, recidiverende akut tonsillitis eller anden indikation for tonsillektomi taler for akut tonsillektomi. Studier har vist, at antibiotisk behandling uden kirurgisk drænage kan anvendes med lav risiko for komplikationer, men indlæggelsestiden er længere uden kirurgisk intervention [11].
I Danmark behandles med penicillin (V eller G) ved aspiration/incision, mens antibiotisk behandling kan undlades ved akut tonsillektomi. Der er god evidens for, at tillæg af metronidazol til penicillin ikke nedsætter risikoen for komplikationer eller forkorter symptomvarigheden, men er forbundet med hyppigere bivirkninger end penicillin som monoterapi [16, 17]. På baggrund af flere randomiserede studier, der finder, at kortikosteroidbehandling afkorter symptomvarigheden, påpeger udenlandske retningslinjer muligheden for kortikosteroid som supplement til kirurgisk og antibiotisk behandling af peritonsillær absces [18-20]. Evidensen er dog relativt beskeden.
Klinisk præsentation
Hos børn med retrofaryngeal absces ses feber, hals- og synkesmerter og hos små børn reduceret fødeindtag samt torticollis og evt. respirationsbesvær. Enkelte tilfælde skyldes penetrerende fremmedlegemer [21, 22]. Incidensen i Danmark er ca. 25/år.
Mikrobiologi
Streptococcus pyogenes, Staphylococcus aureus og Streptococcus anginosus-gruppe er de hyppigste bakterier i retrospektive studier, der refererer fund fra rutinedyrkninger [22-24]. I et prospektivt studie med omfattende dyrknings- og identifikationsmetodologi fandt Brook multiple anaerobe bakterier i tillæg til de nævnte aerobe [25]. Der foreligger ingen studier, der sandsynliggør, hvilke af de fundne bakterier der er patogenetisk betydende. Der er ikke publiceret danske studier, der beskriver mikrobiologien ved retrofaryngeal absces hos børn.
Udredning og behandling
CT af halsen er den primære radiologiske udredningsmodalitet. Transoral og transcervikal UL-skanning kan anvendes som supplement til CT og typisk i forbindelse med drænageoperation i generel anæstesi. Som udgangspunkt anbefales akut kirurgisk drænage af abscessen. Det er dog omdiskuteret, hvorvidt kirurgisk intervention altid bør foretages, idet specificiteten for abscesser < 3,5 cm (versus flegmone) er relativt lav ved CT, og op mod halvdelen af børn > 4 år med absces < 2,5 cm kan behandles succesfuldt alene med antibiotika [23, 24, 26]. Akut drænage anbefales under alle omstændigheder ved alder < 4 år, absces > 2,5 cm, truet luftvej, tegn på spredning eller komplikationer og ved manglende klinisk bedring efter 48 timers antibiotisk behandling [27, 28]. Der foreligger ingen studier, der sammenligner effekten af forskellige antibiotiske regimer, og der er ikke konsensus om den antibiotiske behandling. Til dækning af de nævnte bakterier anbefales cefuroxim under indlæggelse og amoxicillin, clavulansyre efter udskrivelse. Ligesom ved peritonsillær absces kan systemisk administreret kortikosteroidbehandling sandsynligvis nedsætte indlæggelsestiden. Evidensen er dog relativt sparsom [29].
Mistanke om halsabsces hos et akut påvirket barn skal udredes uden latenstid. Der er variationer og overlap i mikrobiologien mellem de tre akutte abscessygdomme med Streptococcus pyogenes, Staphylococcus aureus, F. necrophorum og Streptococcus anginosus-gruppe som de hyppigste bakterier. Som udgangspunkt skal abscesser dræneres, og patienten behandles med antibiotikum, hyppigt intravenøst. Nontuberkuløs mykobakteriose er undtagelsen for disse principper. For alle abscesser gælder dog, at antibiotisk behandling uden kirurgisk drænage er et alternativ i udvalgte tilfælde, men sygdomsvarigheden er forventeligt længere end ved kirurgisk intervention. De anbefalede empiriske antibiotikavalg fremgår af Tabel 1. Der er nogen evidens for, at kortikosteroidbehandling giver hurtigere symptomlindring ved peritonsillær og retrofaryngeal absces uden forøget risiko for komplikationer.
Korrespondance Tejs Ehlers Klug. E-mail: tejsehlersklug@hotmail.com
Antaget 12. august 2025
Publiceret på ugeskriftet.dk 13. oktober 2025
Interessekonflikter TO oplyser økonomisk støtte fra eller interesse i Gyldendals Forlag og FADL’s Forlag. Alle forfattere har indsendt ICMJE Form for Disclosure of Potential Conflicts of Interest. Disse er tilgængelige sammen med artiklen på ugeskriftet.dk
Referencer findes i artiklen publiceret på ugeskriftet.dk
Artikelreference Ugeskr Læger 2025;187:V03250230
doi 10.61409/V03250230
Open Access under Creative Commons License CC BY-NC-ND 4.0
Neck abscesses in children constitute a heterogeneous group of relatively rare infections. In this review, we provide an overview of the clinical presentation, microbiology, diagnosis, and treatment of four selected neck abscess diseases in children, with a particular focus on the scientific literature regarding pathogenic bacteria, choice of antibiotics, use of corticosteroids, and surgical intervention.