Individualiseret onkoplastisk brystkirurgi

Pernille Stine Jepsen, Tine Engberg Damsgaard & Peter Sinkjær Kenney
Standardbehandlingen af ikkemetastastisk brystkræft er brystbevarende kirurgi med efterfølgende strålebehandling [1, 2]. Onkoplastisk brystkirurgi (OBS) kombinerer radikal tumorkirurgi med brystrekonstruktion, og således kan brystets form genskabes med henblik på at opnå et bedre æstetisk outcome.
OBS kan inddeles således: 1) Volumenomplacering, hvor brystvævet i relation til tumorområdet omplaceres. 2) Volumenreduktion med anvendelse af reduktionsplastikteknik, hvor der fjernes yderligere brystvæv og hud. 3) Volumentilførsel, hvor tumorområdet udfyldes ved tilførsel af stilkede lapper rejst uden for brystet.
Valg af kirurgisk teknik afhænger af brystvolumen, tumorstørrelse og -lokalisation samt patientens ønske [1, 3]. Denne kasuistik beskriver et forløb med multidisciplinært fokus og individualiseret kirurgisk behandling til en patient med brystkræft og svær mammahypertrofi.
En 63-årig patient fik ved screeningmammografi påvist en 17 mm stor tumor i venstre bryst klokken 2C. Biopsi viste invasivt duktalt karcinom grad II og human epidermal growth factor receptor 2 (HER2) 1+. Tumor var 100% østrogenreceptorpositiv. Patienten havde store voluminøse bryster med ptose grad III. Brystvolumen var ca. 1.600 ml bilateralt. Patienten vejede 67 kg, var 144 cm høj, havde et BMI på 32 kg/m2 og var i øvrigt sund og rask ikkeryger. Hun havde ønske om, at få reduceret mammaes størrelse.
Patienten blev gennemgået ved multidisciplinært team (MDT)-konference med deltagelse af klinisk genetiker, radio-, pato- og onkolog samt plastik- og brystkirurg. Der var ved MDT-konferencen enighed om behandlingsstrategien, hvor man vedtog, at patienten skulle tilbydes venstresidig lumpektomi, sentinel node-diagnostik og volumenreduktion med efterfølgende stråleterapi samt antihormonbehandling.
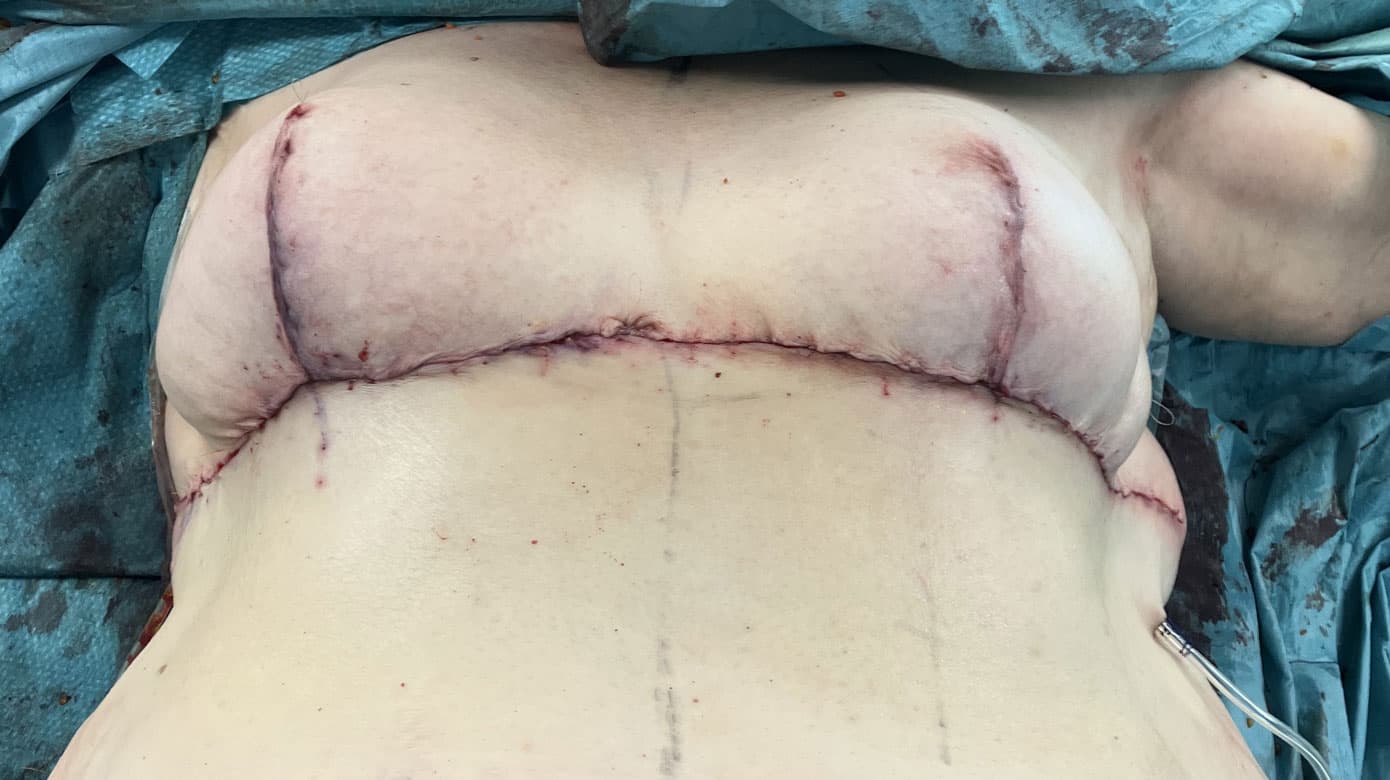
Operationen foregik som en samarbejdsoperation med bryst- og plastikkirurg. Brystkirurgen udførte lumpektomi samt sentinel node-dissektion. Tumorområdet blev i henhold til retningslinjerne markeret med clips af hensyn til senere strålebehandling. Ved plastikkirurg blev der foretaget volumenreduktion som partiel amputation med inverteret T-incision. Samtidig blev papil-areola-komplekset excideret efter kvindens ønske. Der blev fjernet en tumor på 50 g på venstre bryst og yderligere 1.450 g væv ved reduktionen. På højre bryst blev fjernet 1.120 g væv.
Peroperativt anvendtes indocyaningrøn (ICG)-angiografi, der viste, at brystvævet var bilateralt vel perfunderet og dermed udgangspunkt for optimalt helingspotentiale. På første postoperative dag blev patienten reopereret grundet hæmatom på venstre bryst. Der var ingen postoperative infektioner eller sårhelingskomplikationer. Operationen var radikal, og patienten modtog rettidig adjuverende stråle- og antihormonbehandling samt behandling med zoledronsyre (se Figur 1).
Med forbedret overlevelse for brystkræft er tilkommet mere fokus på livskvalitet samt højere krav til det kosmetiske resultat. Studier har vist, at der opnås større tilfredshed og bedre livskvalitet ved OBS end ved lumpektomi [3]. Der er ved OBS ofte større risiko for komplikationer på grund af større vævsomplaceringer og evt. lapplastikker, herunder forhøjet risiko for forlænget sårheling. Trods dette er der ikke tegn på, at den adjuverende behandling forsinkes, og således kan den onkologiske sikkerhed efter OBS sidestilles med mastektomi og lumpektomi [4].
Relative kontraindikationer for OBS omfatter bl.a. rygning, højt BMI, diabetes og tidligere strålebehandling [1].
Med et BMI på 32 kg/m2 blev patienten i sygehistorien kategoriseret som svært overvægtig. På baggrund af dette ville hun som udgangspunkt ikke være kandidat til OBS. Ved individuel vurdering blev der fundet indikation for operation, set i forhold til patientens lave højde samt volumenfordeling med slanke ekstremiteter, stort brystvolumen og central fylde. BMI bør anvendes som pejlemærke for, hvorvidt den enkeltes vægt kan udgøre en sundhedsmæssig risiko. Patientens tumor var lille i forhold til brystvolumen, og det ville have været muligt at foretage simpel lumpektomi med et pænt kosmetisk resultat. Dog kan man i forbindelse med stråleterapi af så svær mammahypertrofi risikere et uskønt æstetisk resultat og øget risiko for akutte samt kroniske stråleskader medførende rødme, kroniske smerter, hudfortykkelse, lymfødem samt bevægeindskrænkning [1, 5].
Med herværende kasuistik ønskes der fokus på vigtigheden af den multidisciplinære tilgang i patientforløb. Danske patienter med brystkræft bør sikres bryst- og plastikkirurgisk behandlingstilbud efterfulgt af onkologisk behandling i rette tid – også til patienter med svær mammahypertrofi.
Korrespondance Pernille Stine Jepsen. E-mail: pernille-jepsen@hotmail.com
Antaget 25. marts 2025
Publiceret på ugeskriftet.dk 7. juli 2025
Interessekonflikter PSK oplyser økonomisk støtte fra eller interesse i Firma Beta.Health og Rhinix ApS. Alle forfattere har indsendt ICMJE Form for Disclosure of Potential Conflicts of Interest. Disse er tilgængelige sammen med artiklen på ugeskriftet.dk
Referencer findes i artiklen publiceret på ugeskriftet.dk
Artikelreference Ugeskr Læger 2025;187:V12240895
doi 10.61409/V12240895
Open Access under Creative Commons License CC BY-NC-ND 4.0
In this case report, a 63-year-old woman with breast cancer and severe mammary hypertrophy underwent oncoplastic breast surgery. At a multidisciplinary conference, it was decided that the woman should be offered lumpectomy and sentinel node diagnostics as well as volume reduction followed by radiation therapy. Severe mammary hypertrophy can increase the risk of acute and chronic radiation damage. Therefore, breast cancer patients should be offered breast- and plastic surgery treatment followed by oncological treatment in due time – including patients with severe mammary hypertrophy.