Køn og alders betydning for symptomer og epidemiologi ved ADHD

Andreas Hoff1 & Helene Speyer2, 3
Blandt børn er der væsentligt flere drenge end piger, der lever op til kriterier for ADHD grundet større hyperaktivitet (faktor 2:1), i alt ca. 6-7%.
Blandt voksne er forekomsten med stigende alder tiltagende betragteligt lavere og mere ligeligt fordelt mellem kønnene, men den sande prævalens er omdiskuteret.
Årsagerne til forskelle mellem køn og over alder er ikke kendt.
ADHD er ikke en unitær forstyrrelse, men kan være op til adskillige forskellige fænomener kollaberet i én kategori [1], og ADHD-træk ser ud til at være normalfordelt i befolkningen [2]. Som med de fleste andre psykiatriske diagnoser stilles den på baggrund af deskriptive symptomer og specificerede kriterier. ADHD indbefatter definitorisk to kerneområder af symptomer: uopmærksomhed og hyperaktivitet/impulsivitet. Diagnostisk klassificerer man individer som enten domineret af ét af de to kategoriske områder, primært uopmærksomhed (ADHD-PI) hhv. primært hyperaktiv/impulsiv (ADHD-HI), eller kombineret (ADHD-C).
Ætiologi og patofysiologi er i det væsentligste ukendt, herunder om biologisk køn modererer symptomudtrykket [3]. En række identificerede risikogener spiller hver især en vis rolle, men langt det meste af denne effekt er ikke specifik for ADHD, og de fleste gener, der øger risiko for ADHD, øger også risiko for andre psykiatriske tilstande og forklarer dermed ikke specifikt ADHD [4].
En nylig systematisk metaoversigt over 231 oversigtsarbejder konkluderede, at der er så stor heterogenitet i prævalensundersøgelser, at man ikke kan sige noget sikkert om prævalensen blandt voksne [3], men en nylig oversigtartikel angiver, at 2,6% af voksne lever op til kriterier for ADHD [5]. Heterogeniteten kan tilskrives varierende metoder, f.eks. populationsstudier vs. kliniske studier og prospektive kohortestudier vs. tværsnitsstudier, hvor der i populationsstudier ofte mangler beskrivelse af funktionstab [6], hvilket definitorisk er af afgørende betydning for at kunne stille diagnosen.
Det er først inden for de seneste årtier blevet mere vanligt at stille ADHD-diagnoser på voksne, og det medfører visse vanskeligheder, idet der er fundet markante tegn blandt patienter til recall-bias i form af både underrapportering [7] og overrapportering [8, 9]. Det er uafklaret, i hvilken grad der særligt ved undersøgelse for ADHD hos de ældste voksne bør tales med forældre med henblik på udviklingspsykologisk anamnese [10], da nogle undersøgelser viser, at det ikke øger den diagnostiske præcision [11]. Dette stemmer overens med den omfangsrige litteratur, der viser, at ihukommelse af psykosociale forhold i ens barndom hurtigt ændres over et livsforløb, og erindringer af barndommens psykosociale forhold senere i voksenlivet grænser til det tilfældige, se f.eks. [9]. Grundet ovennævnte udtalte problemer ved at bruge erindring til at fastslå symptomomfang retrospektivt anses prospektive fødselskohortestudier at være de bedste til at fastlægge prævalens over livsforløbet, og særligt to metodologiske robuste studier bør fremhæves, nemlig studierne fra Dunedin, New Zealand, og Pelotas, Brasilien.
Dunedin-kohortestudiet
Dunedin-korhortestudiet har vist, at 6% af syvårige lever op til kriterierne for ADHD, men at stort set hele den gruppe ikke længere gør det 30 år senere [12]. Til gengæld er det observeret, at 3 nye procent af fødselskohorten lever op til symptom-/funktionskriterier for ADHD gennem en etårig periode, da de blev undersøgt i 38-årsalderen, fraset at de ikke levede op til ADHD-kriterierne, da de blev undersøgt som børn [12]. Tager man Diagnostic and Statistical Manual of Mental Disorders’ debutkriterium som helt obligat, er prævalensen af persisterende ADHD blandt voksne omkring 40 år således kun 0,3% (3 ud af 1.067), dvs. ca. en tiendedel af estimater fra populationsstudier, som i f.eks. [5]. Dette forsøg brugte dog det tidligere alderskriterium, der lå på senest syv år, hvilket kan forklare noget af diskrepansen, men næppe meget, så længe ADHD antages at være en udviklingsforstyrrelse.
Pelotas-studiet
I Pelotas-studiet med tilsvarende metode [13] fandtes tilsvarende resultater: 8,9% af 11-årige havde ADHD (393 ud af 5.249 børn). Da disse blev undersøgt igen ved 18-årsalderen, havde 60 af disse stadig ADHD-symptomer, svarende til at prævalensen af voksen-ADHD allerede var faldet til 1,1% (60 ud af 5.249). Dog var der, inklusive de 60, der havde haft ADHD som 11-årige, i alt 12,2% (492 unge), der havde ADHD-symptomkomplekset, fraset det var debuteret senere end 12-årsalderen, jf. ADHD-kriterierne.
Ifølge MedStat.dk’s opgørelse over al dansk lægemiddelsalg i 2024 [14] blev 2,8% af alle børn på 0-17 år opstartet i ADHD-medicin, med en fordeling på 3,4% af drenge og 2,2% af piger, dvs. ikke en nær så skæv kønsbalance, som ellers er beskrevet i befolkningsundersøgelser af prævalensen, hvilket kunne tyde på, at man i praksis bruger andre kriterier eller indikationer end de, der er anført i diagnostiske klassifikationer, der giver en mere lige fordeling af behandling mellem kønnene. Blandt de 18-24-årige indløste 5,8% af kvinder og 4,1% af mænd mindst én recept på ADHD-medicin (4,9% på tværs af køn). For begge køn, særligt kvinder, ligger raten væsentligt højere end den befolkningsprævalens på 2,5% voksne, der er beskrevet i nyere oversigtsarbejder, og meget højere end prævalensen ca. 1%, som ovenstående kohorteundersøgelser viser. Desuden må anføres, at da mange børn ophører med behandlingen igen i løbet af få år [15], må den kumulerede prævalens af patienter, der sættes i behandling, inden de fylder 24 år, være betydeligt højere end de 4,9% af unge voksne, der behandles, da en del af de 2,8% børn ikke får udskrevet medicin i voksenalderen og således skal lægges til de 4,9%. MedStat.dk angiver, at tallene dækker over »ADHD-behandling: ATC koderne C02AC02, N06BA02 N06BA04, N06BA09, N06BA12. Midlerne bruges også i mindre grad til behandling af narkolepsi«, men forekomsten af brug af ADHD-medicin til narkolepsi findes i denne sammenhæng negligeabel, og brugen kan således i det væsentligste tilskrives ADHD-diagnosticerede eller off-label-behandling i øvrigt [14].
En nylig stor metaanalyse har gennemgået 102 oversigtsartikler over forskelle i symptomgrad målt via rating-scales hhv. klinisk vurdering af diagnostiske kriterier af ADHD mellem de to hyppigste køn [16], og i metaanalysen fandt man, at der ikke generelt var forskel på forekomsten af uopmærksomhed, men at mænd udviste væsentligt mere hyperaktivitet. Når man ser isoleret på forskelle målt via rating-scales, sås der ingen forskelle i uopmærksomhed mellem kønnene blandt børn, men lavere grad af uopmærksomhed hos voksne kvinder end hos voksne mænd. På rating-scales lå piger lavere end drenge, hvad angår hyperaktivitet, men blandt voksne sås der ikke sikker forskel. I studier, der anvendte klinisk vurdering hos voksne, var der ingen forskel på frekvensen af hyperaktivitet mellem køn. Dog er der i andre studie set tegn på, at kvinders komorbiditet er anderledes end mænds, med større hyppighed af emotionel labilitet, nedtrykthed og angst [17], og de modtager i højere grad behandling for disse symptomer, både før og efter ADHD-diagnosticeringen. I en prospektiv befolkningsundersøgelse, det norske Youth@hordaland Study, fandt man, at drenge i barndommen havde både højere forældrevurderet hyperaktivitet og uopmærksomhed, men i adolescensen havde piger gennemsnitligt større selvrapporteret grad af både uopmærksomhed (Cohens d = 0,28) og hyperaktivitet/impulsivitet (Cohens d = 0,19) – dette dog fundet i populationen af unge i gymnasiet, dvs. ikke hele befolkningen [18].
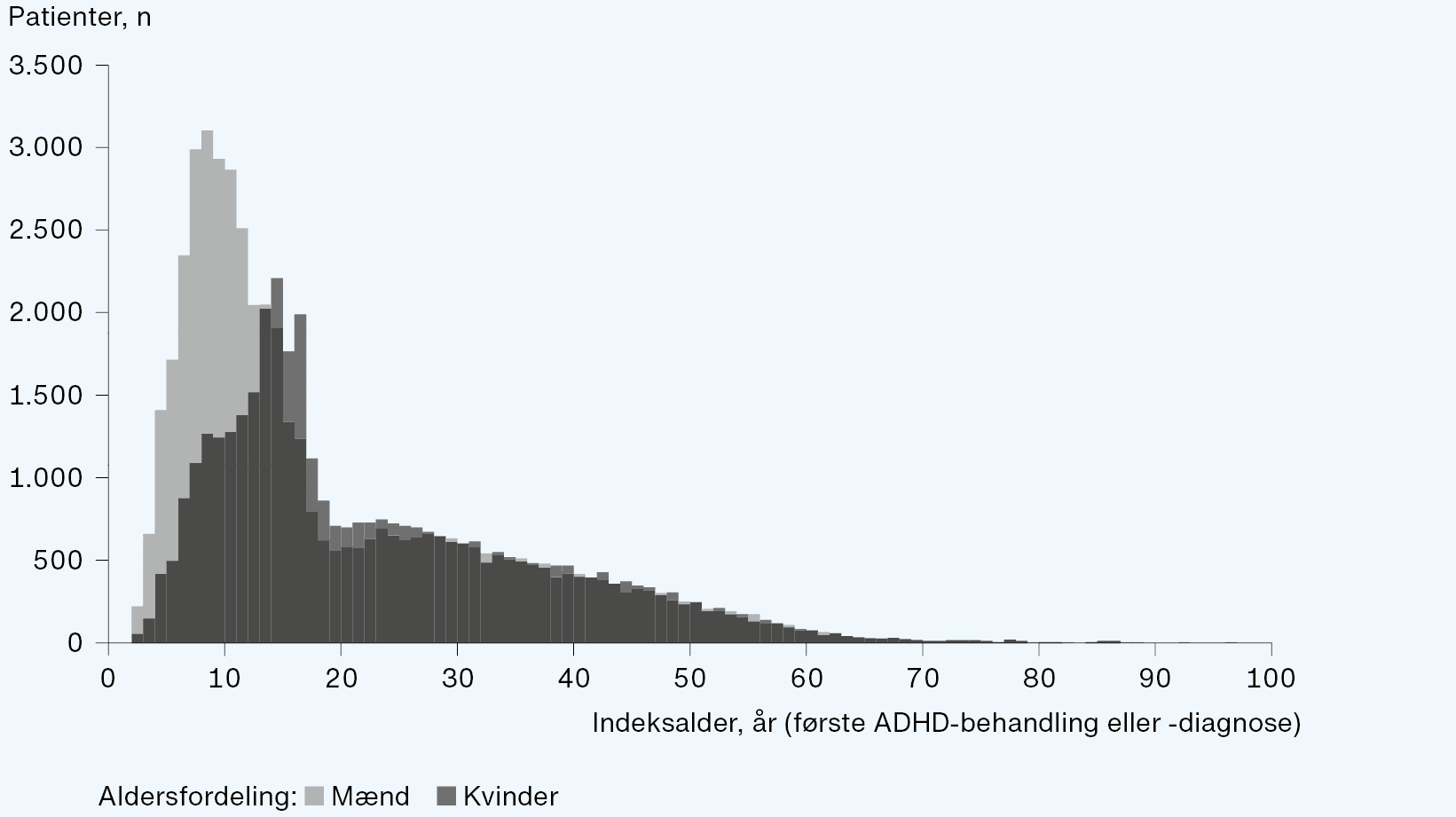
I populationsundersøgelser er det vist, at alle tre typer af ADHD forekommer klart hyppigst hos drenge, med den største ratio på ~ 3:1 i populationsundersøgelser for ADHD-C og ~ 2:1 i populationsundersøgelser for ADHD-PI [19]. Kvinder diagnosticeres væsentligt senere, i gennemsnit ved alder 23,5 år mod 19,6 år hos mænd [20] (Figur 1).
Kvinder har ved diagnosetidspunktet fået mere både farmakologisk og psykoterapeutisk behandling for andre psykiske lidelser i årene før da såvel som i de efterfølgende år [20].
Årsagerne til incidensvariansen mellem kønnene er ukendte, men forskellige hypoteser har været fremsat: I evolutionært perspektiv har man fundet det foreneligt med, at mandligt køn er associeret med lidt højere aktivitetsniveau i gennemsnit, fordi dette i det meste af menneskets fortid har været en større fordel for mænd end for kvinder. Men selv om gennemsnitsforskellen er ganske beskeden, betyder dette fortsat, at langt flere drenge end piger har et statistisk meget højt aktivitetsniveau, der derfor særligt i et klassisk såkaldt vestligt skolemiljø opfattes som hyperaktivitet [21]. En alternativ hypotese, hvorunder forekomsten af ADHD antages ligeligt fordelt mellem kønnene, er, at den skæve kønsratio skyldes, at man ikke har taget pigers lige store lidelse alvorlig og dermed på kønsdiskriminerende vis unddraget dem tilbud om behandling for ADHD [22], men kun har behandlet komorbiditet [20]. Nogle forskere har foreslået, at der indføres kønsdifferentierede kriterier for ADHD, men dette har man afholdt sig fra, da det skønnedes, at dette ville medføre overbehandling af kvinderne [23]. Nyere studier viser en signifikant større stigning i andel af kvinder, der får centralstimulerende medicin, sammenlignet med mænd [24].
Mange oplever det som en stor lettelse at få en ADHD-diagnose, og særligt blandt voksne kvinder er der beskrevet en udtalt tendens til mangeårig selvkritik frem til diagnosetidspunktet [22]. På den anden side har observationelle studier indikeret risiko for en række negative konsekvenser af udredning for ADHD hos børn i form af bl.a. øget tendens til skade i teenagealderen [25].
I en analyse af et stort svensk materiale har man konstateret en vis tendens til, at der blandt piger skal en større grad af impulsivitetssymptomer til, før der gennemføres medicinsk behandling [6]. Dette kunne både forklares med større grad af underbehandling af piger, og da medicinsk behandling ikke ifølge guidelines bør tilbydes som førstevalg, kunne det også forklares med en overbehandling af drenge [26], der ikke modtager nonfarmakologisk behandling som førstevalg i samme grad som piger. Hos piger mere end hos drenge er udadreagerende adfærd med til at øge sandsynligheden for at blive tilbudt medicinsk behandling for ADHD, og nogle forskere mistænker, at dette skyldes, at sådan adfærd er endnu mindre socialt acceptabelt for piger end for drenge. Omvendt virker centralt stimulerende medicin mod ADHD bedst på dette symptomdomæne, der er hyppigst hos drenge, hvilket kunne være en rationel grund til denne kønsforskel i behandlingsvalg [27]. Selv om der ikke er videnskabelig konsensus om, at ADHD skal behandles forskelligt efter køn, er der således observeret visse tegn på forskelligheder i respons på behandlingen, og piger til gengæld udviser større respons end drenge på nonfarmakologisk behandling [25]. Vedrørende behandling med det nonstimulerende atomoxetin er der mindre effekt på kernesymptomer hos pigerne, men bedre effekt på de emotionelle symptomer [28].
Hvilke perspektiver har det for diagnostik/behandling i Danmark?
ADHD er definitorisk en deskriptiv diagnose, der stilles på baggrund af en lang række forskellige kriterier, og man kan leve op til kriterierne på mange forskellige måder. Grupperne af overvejende hyperaktive eller uopmærksomme patienter kan ligne hinanden relativt lidt, selv om domænerne er statistisk korrelerede [18]. Da forstyrrelsen i sig selv er et udtryk, og da man ikke ved, om køn er en moderator, bør man næppe sige, at »ADHD kommer til udtryk anderledes blandt mænd og kvinder« eller lignende, da dette nemt misforstås som, at ADHD i sig selv er en årsagsforklaring, der evt. modereres af køn. I stedet kan man sige, at kønnene måske i gennemsnit lever op til ADHD-kriterierne på forskellige måder og i forskellige grader, og at en række forhold, f.eks. genetiske eller kulturelle, måske gør, at symptomernes betydning formentlig er noget afhængigt af ens køn.
Den udtalte variabilitet i diagnosticering [29] og dermed lave reliabilitet ved diagnosen gør, at man bør undgå at sige til patienterne, at man har konstateret noget meget sikkert om dem, da der ikke findes nogen guldstandard, der kan afklare den præcise grad af ADHD, og man bør ikke sige, at hverken be- eller afkræftelse af ADHD-diagnose siger noget kategorisk om type af eller fysiologi i den konkrete patients hjerne. Til gengæld bør behandling og støtte tilrettelægges ud fra den enkelte patients unikke sammensætning af vanskeligheder, patientens præferencer og værdier, og i dette perspektiv tages således også højde for de eventuelle forskelle, der kan tilskrives alder og køn.
Der observeres ikke længere nogen udtalt forskel i medicinsk behandling af mænd og kvinder, viser de nyeste tal fra 2024. Prævalensen af behandlede overstiger dog til gengæld ganske betydeligt den prævalens, man har estimeret i kohorteundersøgelser. Hvis disse estimater er korrekte, finder der en betydelig overbehandling sted, især af kvinder. Denne tendens kan skyldes øgede samfundskrav, der på individniveau skaber en efterspørgsel efter præstationsfremmende præparater. Da overdiagnostik og overbehandling har både samfundsøkonomiske og personlige negative konsekvenser, vil vi opfordre til større stringens omkring diagnostik og behandling af ADHD.
Korrespondance Andreas Hoff. E-mail: andreas.hoff@regionh.dk
Antaget 26. marts 2025
Publiceret på ugeskriftet.dk 12. maj 2025
Interessekonflikter ingen. Begge forfattere har indsendt ICMJE Form for Disclosure of Potential Conflicts of Interest. Disse er tilgængelige sammen med artiklen på ugeskriftet.dk
Referencer findes i artiklen publiceret på ugeskriftet.dk
Artikelreference Ugeskr Læger 2025;187:V11240761
doi 10.61409/V11240761
Open Access under Creative Commons License CC BY-NC-ND 4.0
The importance of gender and age for symptoms and epidemiology of ADHD
ADHD is a descriptive diagnosis encompassing diverse symptom profiles with unclear etiology and varying prevalence estimates. This review outlines that evidence suggests diagnostic and treatment practices differ by age and gender, with a marked increase in adult diagnoses and higher treatment rates—especially among women—than cohort studies predict. This may indicate overdiagnosis. Given the diagnostic uncertainty and risk of overtreatment, particularly with rising societal performance demands, more stringent diagnostic criteria and individualised treatment approaches are recommended.