Otitis media

Niels West1, Sune Bloch1, 2, Søren Foghsgaard1, Ramon Gordon Jensen1, 2 & Per Caye-Thomasen1, 2
Akut otitis media (AOM) og sekretorisk otitis media (SOM) er hyppige tilstande hos børn og kan påvirke trivsel, hørelse og sprogudvikling.
Observation og smertelindring er oftest tilstrækkeligt, men antibiotika kan være nødvendigt.
Trommehindedræn anbefales ved langvarig SOM med hørenedsættelse eller recidiverende AOM.
Voksne med AOM bør altid behandles med systemiske antibiotika.
Otitis media (OM) dækker over en række tilstande med væske og/eller inflammation/infektion i mellemøret: akut otitis media (AOM), sekretorisk otitis media (SOM), og i sjældnere tilfælde kronisk suppurativ otitis media (KSOM) [1]. OM forekommer med højest incidens i småbarnsalderen og er en af de hyppigste årsager til lægebesøg, antibiotikaordination og kirurgi blandt børn i højindkomstlande [1]. OM indebærer også en betydelig byrde i lavindkomstlande, særligt grundet risiko for kronisk sygdom, permanent høretab og komplikationer, herunder mastoiditis [1]. Der er i de senere år sket en bevægelse mod stadig mere konservativ håndtering, baseret på evidens for spontan heling og risiko for overbehandling. Denne artikel gennemgår diagnostik og aktuel behandling af OM – med fokus på nye anbefalinger og kliniske overvejelser.
AOM forekommer hyppigst hos børn under tre år. Incidensen varierer globalt, men angives for børn under ét år til at være op til 45 episoder/100 børn/år [1, 2]. I Danmark estimeres det, at 60-70% har haft mindst én episode af AOM inden treårsalderen. SOM er endnu hyppigere og ofte underdiagnosticeret, da symptomer kan være diskrete. KSOM ses sjældent i højindkomstlande [2], men forekommer fortsat hos børn med recidiverende AOM, hos visse etniske grupper herunder inuitter samt hos børn med anatomiske eller immunologiske risikofaktorer [2, 3].
Risikofaktorer for OM inkluderer daginstitution, genetisk disposition, lav socioøkonomisk status samt i lavere grad flaskeernæring og passiv rygning. Øvre luftvejsinfektioner spiller den vigtigste rolle i patogenesen for både AOM og SOM. Øvre luftvejsinfektion kompromitterer det eustakiske rørs funktion, hvilket øger risikoen for spredning af vira/bakterier til mellemøret, sekundært inflammation og sekretophobning [1]. De hyppigste patogener er en række vira, samt bakterierne Staphylococcus pneumoniae, Haemophilus influenzae og Moraxella catarrhalis [4].
AOM opstår akut og ledsages af øresmerter, oftest feber, eventuelt irritabilitet, nedsat appetit, påvirket almentilstand og søvnproblemer [1, 4-6]. Hos spædbørn kan utrøstelig gråd, og det at barnet rækker ud efter øret imidlertid være eneste tegn. Otoskopi viser karakteristisk frembuling (Figur 1 B1 + B2) samt nedsat gennemskinnelighed og bevægelighed af trommehinden, der oftest fremstår bleg, sjældnere med rødme, der er et usikkert tegn (kan ses bare barnet græder). Spontan perforation med øreflåd kan ses. Otoskopi/otomikroskopi er essentiel og tympanometri (måling af mellemøretryk) bør foretages for at støtte diagnosen (ved sekretophobning ses flad kurve, designeret type B-tympanogram), men kan antages forbundet med ubehag. Trommehindepunktur er i udgangspunktet ikke indiceret i diagnostisk øjemed, men være indiceret som smertelindrende behandling, i fald optimal analgetisk behandling er utilstrækkelig. Ved flåd via spontan trommehinderuptur eller -dræn kan podning fra sekret være nyttigt.
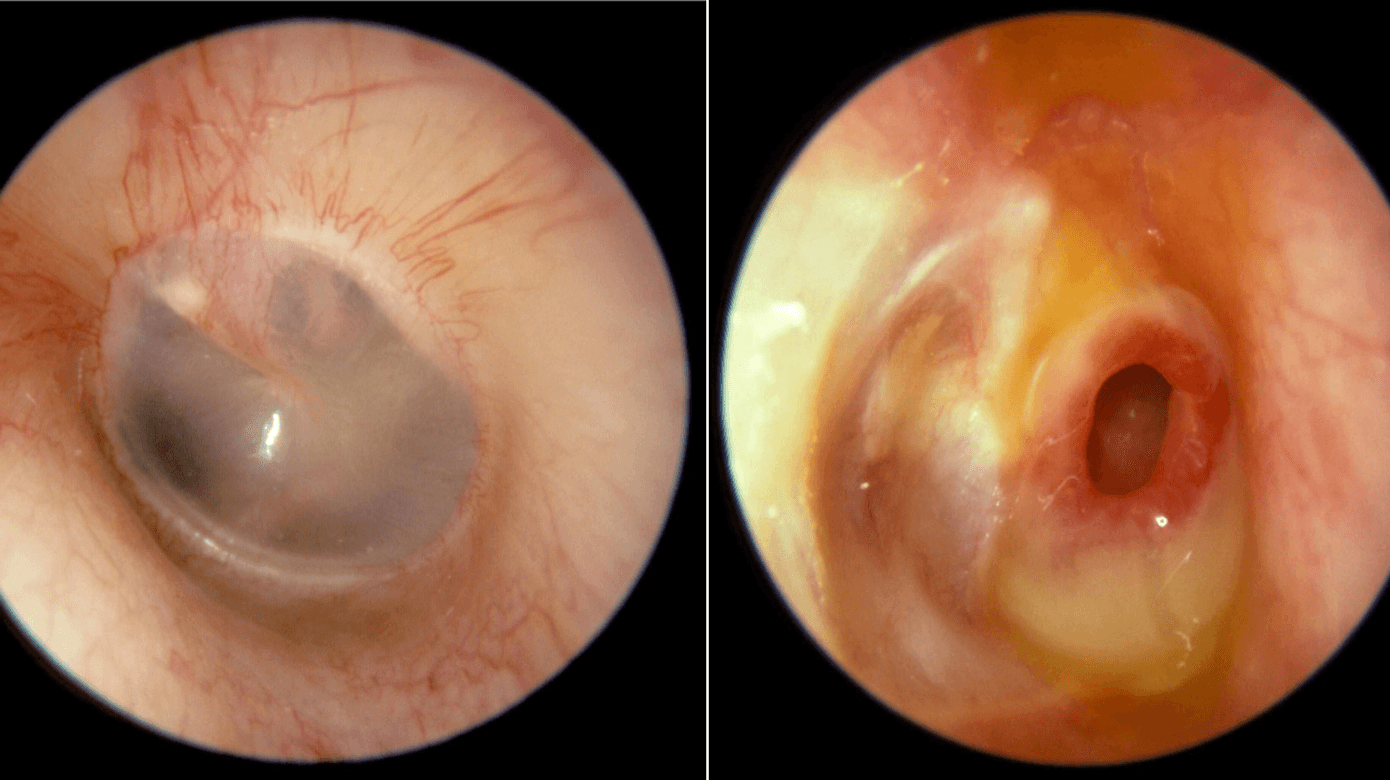
SOM er karakteriseret ved tilstedeværelse af mellemøresekret uden akut inflammation [1, 4-6]. Tilstanden er oftest asymptomatisk og er uden smerter som ved AOM, men kan forekomme med hørenedsættelse, sprogforsinkelse, dårlig søvn og trivsel. Otoskopisk ses gullig eller grålig, eventuelt retraheret trommehinde, eventuelt med luftbobler eller væsketegning i mellemøret (Figur 1 C1 + C2), men kan være vanskelig at skelne fra normal otoskopi (Figur 1 A1 + A2). Tympanometri er derfor obligatorisk supplement til otoskopi for afklaring af væskeophobning i mellemøret. Flad tympanometrikurve er typisk for SOM (type B-tympanogram). Audiometri er væsentlig, ifald hørelsen er uafklaret, men kan være udfordrende hos små børn, hvor legeaudiometri kan være nødvendig, ultimativt elektrofysiologiske undersøgelser på specialafdeling.
Faldgruber inkluderer overdiagnostik af AOM ved øvre luftvejsinfektion hos børn med rødme af trommehinden, der i så tilfælde vil fremstå i niveau uden den frembuling, der er karakteristisk ved AOM. Tympanometrisk kan luft i mellemøret »A-kurve« eller blot undertryk »C-kurve« frikende patienten for fulminant AOM eller SOM. Omvendt kan SOM overses på grund af fravær af smerter og feber eller andre symptomer/tegn. En kombination af grundig anamnese og objektiv undersøgelse inkluderende otoskopi og tympanometri er således afgørende. Pneumatisk otoskopi og otomikroskopi forbedrer diagnostisk sensitivitet/specificitet.
Behandlingsstrategien for AOM har ændret sig de seneste årtier. Analgetika (paracetamol, ibuprofen) anbefales til alle. Forældre bør vejledes om sygdomsforløb, om »watchful waiting« og om muligheden for recept på »standby-antibiotika« hvor relevant. Et Cochrane-review fra 2023 konkluderede, at antibiotika er uden effekt på smerter første døgn og kun har moderat effekt efter 48 timer (number needed to treat = 20) [5]. Hertil skal risiko for behandlingsbivirkninger såsom diarré og udslæt tages i betragtning samt det faktum, at langt de fleste tilfælde af AOM i højindkomstlande er selvlimiterende.
Ved indikation vælges som udgangspunkt et systemisk antibiotikum (f.eks. amoxicillin oral suspension 50 mg/kg legemsvægt i døgnet fordelt på tre doser i 3-5 dages behandling). Topiske antibiotika har ingen effekt ved intakt trommehinde og bør reserveres til patienter med sikker trommehindeperforation (herunder ved trommehindedræn). Recidiverende AOM (> 3 episoder på seks måneder eller > 4 på ét år) kræver særlig opmærksomhed. Mulige årsager inkluderer ufuldstændig resolution, biofilm-dannelse og tuba dysfunktion samt de grundlæggende risikofaktorer som anført ovenfor. Ved AOM-hyppighed som anført er der indikation for drænbehandling [6].
Hos voksne er AOM mindre hyppigt, men oftere med komplikationer, såsom trommehindeperforation, persisterende otalgi, mastoiditis, facialisparese, labyrintitis, meningitis og hjerneabsces [7], formentlig på grund af reduceret immunologisk slimhindekapacitet med alderen [8]. Der anbefales altid systemisk antibiotikabehandling [7].
Antibiotikabehandling bør forbeholdes voksne (> 15 år), børn < 6 måneder og børn > 6 måneder [4, 5, 7], ved svære symptomer med almenpåvirkning, spontant øreflåd eller klinisk mistanke om komplikationer, immunsupprimerede patienter og varighed over 3-5 dage.
Således kan man for børn over seks måneder oftest anbefale »watchful waiting« i 3-5 dage med smertestillende og febernedsættende behandling.
SOM kræver grundig vurdering inden eventuel behandling, idet symptomer ofte er subtile. Et barn med høreproblemer, sproglige vanskeligheder eller mistanke om udviklingsforstyrrelser bør undersøges for SOM med otoskopi, tympanometri og audiometri. De fleste tilfælde går i sig selv inden for tre måneder [9], og risiko for langvarig kompromittering af sprogudvikling er lav [10]. Aktiv observation anbefales som førstevalg. Autoinflation med næseballon har nogen effekt, men afhænger af barnets alder og samarbejdsevne [11, 12]. Antibiotika medfører sjældent klinisk relevante forbedringer og frarådes [9]. SOM hos en voksen kan ses ved dysfunktion af det eustakiske rør, og man bør i alle tilfælde udelukke patologi, herunder cancer i rhinopharynx ved fiberendoskopi. Behandlingen er oftest regelmæssige trykudligninger (f.eks. Valsalvas manøvre eller autoinflation med næseballon).
Drænbehandling medfører drænage og ventilation af mellemøret (Figur 1 D1) og giver øjeblikkelig forbedring af hørelsen og reducerer risiko for AOM-recidiv [13]. Drænene udstødes oftest spontant efter 6-12 måneder. Risiko for persisterende perforation er lav (omkring 5%), men øges ved gentagen anlæggelse.
Adenotomi (kirurgisk fjernelse af adenoide vegetationer i rhinopharynx) kan være et supplement til tubulation ved recidiverende SOM, særligt hos børn > 4 år [14]. Risiko for kirurgiske komplikationer, herunder postoperativ blødning, bør medtages i overvejelserne.
Kriterier for drænanlæggelse ved SOM og AOM [6]:
- Bilateral væskeophobning i mellemøret > 3 måneder med symptomer
- Vedvarende unilateral væske med symptomer
- Sproglig/social udviklingsforsinkelse
- Fire eller flere episoder af AOM/år og væske mellem infektioner.
KSOM defineres som vedvarende/recidiverende øreflåd gennem perforeret trommehinde > 6 uger (Figur 1 D2). Tilstanden kan være forbundet med høretab, social isolation og indlæringsvanskeligheder. Topiske antibiotika er f.eks. øredråber med ciprofloxacin og steroid, og forsuring af mellemøret med skylning med fortyndet eddikevand og oprensning er førstevalg [1]. Systemiske antibiotika anbefales kun ved komplikationer. Tympanoplastik kan være indiceret ved vedvarende problemstilling [1]. Kolesteatom (benæder) bør altid mistænkes og udelukkes ved længerevarende øreflåd, særligt ved ildelugt (pseudomonasinfektion) eller komplikationer, f.eks. facialisparese eller svimmelhed. Kirurgi er her nødvendig.
Mastoiditis (Figur 2) er den hyppigste komplikation til AOM og kræver indlæggelse. Klinisk ses typisk retroaurikulær rødme, hævelse, ømhed og eventuelt fluktuation som udtryk for subperiostal abscedering, strittende øre og ofte ledsagende feber og påvirket almentilstand (Figur 2). Øregangens hud kan være opsvulmet og inflammeret bagtil/opadtil, og der vil svarende til trommehinden ses tegn på AOM [15, 16]. Agens er typisk pneumokokker (S. pneumoniae) og behandling består af i.v.-penicillin eller andet antibiotikum anhængigt af podningssvar og drænage af mellemøret ved tubulation af trommehinden. I tilfælde af sikker eller mistænkt retroaurikulær fluktuation som udtryk for subperiostal abscedering kan man som konservativ tilgang kombinere med retroaurikulær punktur/incision og aspiration/drænage af evt. pus. Kortikal mastoidektomi kan således forbeholdes tilfælde med forværring eller manglende bedring efter ovenstående behandling. Et nyt dansk studie viser, at en sådan konservativ strategi medfører helbredelse hos 94%, selv ved forekomst af subperiostal absces [17], hvilket støttes af svenske studier [18]. Kun 8% havde behov for sekundær mastoidektomi [17].
Facialisparese og labyrintitis (indre øre affektion med svimmelhed og sensorineural hørenedsættelse) er næsthyppigste komplikationer til AOM og kræver som for mastoiditis indlæggelse og i.v.-antibiotika [19]. Prognosen er god for førstnævnte [19] og mindre god for sidstnævnte. Meningitis og cerebral/cerebellar absces er sjældnere komplikationer i de nordiske lande.
OM er en udfordrende sygdom med stor variation i præsentation, forløb og behandling. Der er sket en bevægelse mod stadig mere konservativ håndtering, baseret på evidens for spontan heling og risiko for overbehandling. Diagnostik hos børn er vanskelig og kræver erfaring og opmærksomhed på faldgruber.
Evidens bag anbefalet behandling er præget af heterogenitet, og mange studier er svækkede af bl.a. usikker diagnostik, kort opfølgning og manglende rapportering af kombinerede objektive og subjektive/forældrerapporterede data. I almen praktis og speciallægepraksis bør behandlingen individualiseres under særlig hensyntagen til risikofaktorer gældende for det enkelte barn, herunder bl.a. institutionalisering, genetisk disposition, tidligere sygehistorie, sociale forhold og alment helbred. Ovenanførte behandlingsregimer er i overensstemmelse med de tre retningslinjer udfærdiget af Dansk Selskab for Otorhinolaryngologi, Hoved- & Halskirurgi [4, 6, 15].
OM, særligt SOM, kan have negative konsekvenser for sprogudvikling og indlæring, omend dette er sjældent. Derfor bør børn med hyppige eller langvarige forløb henvises til høretest og eventuelt pædagogisk vurdering på specialafdeling. Gentagne tubulationer kan medføre forøget sklerosering og atrofi af trommehinden, mere sjældent perforation. Konsekvenser heraf er dog beskedne [20], og alvorlige komplikationer er sjældne.
Valget mellem observation og kirurgi bør træffes på baggrund af symptomer, varighed, audiologiske fund og barnets udvikling. Hos voksne bør lav tærskel for behandling opretholdes, grundet højere komplikationsrate.
OM er en hyppig, men i de fleste tilfælde selvlimiterende tilstand. Hos børn er korrekt diagnostik og risikostratificering afgørende for valget mellem observation, medicinsk og kirurgisk behandling. Evidensen støtter en afventende tilgang ved ukompliceret AOM og SOM. Antibiotika bør forbeholdes særlige tilfælde. Tubulation er en effektiv behandling af kronisk SOM og recidiverende AOM. Hos voksne er AOM mindre hyppig, men kræver aktiv behandling, idet komplikationer er hyppigere. Komplikationer inkluderer mastoiditis, facialisparese, labyrintitis og meningitis.
Korrespondance Per Caye-Thomasen. E-mail: Per.Caye-Thomasen.01@regionh.dk
Antaget 18. august 2025
Publiceret på ugeskriftet.dk 13. oktober 2025
Interessekonflikter NW oplyser økonomisk støtte fra eller interesse i William Demant Foundation samt undervisningshonorar. RGJ oplyser økonomisk støtte fra eller interesse i Oticon Medical og Cochlear. Alle forfattere har indsendt ICMJE Form for Disclosure of Potential Conflicts of Interest. Disse er tilgængelige sammen med artiklen på ugeskriftet.dk.
Referencer findes i artiklen publiceret på ugeskriftet.dk.
Artikelreference Ugeskr Læger 2025;187:V05250381
doi 10.61409/V05250381
Open Access under Creative Commons License CC BY-NC-ND 4.0
Otitis media (OM) encompasses acute (AOM), secretory (SOM), and chronic (CSOM) forms. It is highly prevalent in childhood, impacting hearing, language, and quality of life. This review outlines updated diagnostics, treatment indications, and evidence-based management, including watchful waiting, antibiotics, and ventilation tubes. Mastoiditis is the most common complication, with treatment including intravenous antibiotics, a ventilation tube, and rarely mastoidectomy. Adults with AOM require systemic antibiotics due to higher complication rates.