Pemphigoides gestationis

Anne-johanne Andersen1, Henrik Thormann2, Shailajah Kamaleswaran1 & Henrik Frank Lorentzen1
Pemphigoides gestationis bør mistænkes ved udslæt, der debuterer omkring umbilicus eller udslæt med bullae, der opstår i 2. trimester eller 3. trimester.
Risiko for præmatur fødsel kræver tæt fostermonitorering.
Nyere behandlingsmodaliteter viser lovende resultater ved behandlingssvigt med glukokortikoid.
Pemphigoides gestationis (PG) er en sjælden, autoimmun hudsygdom, der opstår under graviditet [1]. PG blev første gang beskrevet i 1872 af J.L. Milton som herpes gestationis [2], men denne betegnelse er misvisende, da sygdommen ikke er associeret med herpesvirus [1]. PG opstår hyppigst i 2. trimester eller 3. trimester, og sjældent kan PG debutere post partum [3]. Sygdommen remitterer ofte spontant efter fødslen.
Det kan være svært at adskille de graviditetsbetingede dermatoser, men det er vigtigt at kende PG, da sygdommen øger risikoen for præmaturitet. Nogle studier rapporterer også en mulig sammenhæng med small for gestational age (SGA) og lav fødselsvægt [1, 4].
Forekomsten af PG er estimeret til en ud af 40.000-60.000 graviditeter [1, 5-8] med en mediandebutalder på 26-32 år [5]. Der ses ingen etniske forskelle [5, 7].
PG rammer oftere kvinder under deres anden graviditet, og risikoen for tilbagefald i senere graviditeter er 33-50% [5]. Tilbagefald opstår typisk tidligere i graviditeten med mere udtalte symptomer. Der er ingen sammenhæng mellem ændring af partner og udvikling af PG.
PG opstår som følge af et immunrespons i placenta, og der sker en unormal ekspression af major histocompatibility complex (MHC) klasse II-antigener [1, 5]. Disse antigener præsenterer proteinerne bullous pemphigoid antigen 180 (BP180) og bullous pemphigoid antigen 230 (BP230) for det maternelle immunsystem. BP180 og BP230 findes både i placenta, de føtale membraner og i huden, hvor de fungerer som hemidesmosomale proteiner, der forankrer keratinocytterne til basalmembranen. Det maternelle immunsystem danner antistoffer mod de placentale proteiner, og disse antistoffer angriber basalmembranen. Dette aktiverer komplement, hvilket fører til spaltedannelse i huden og kan forårsage kløe, bullae og vesikler.
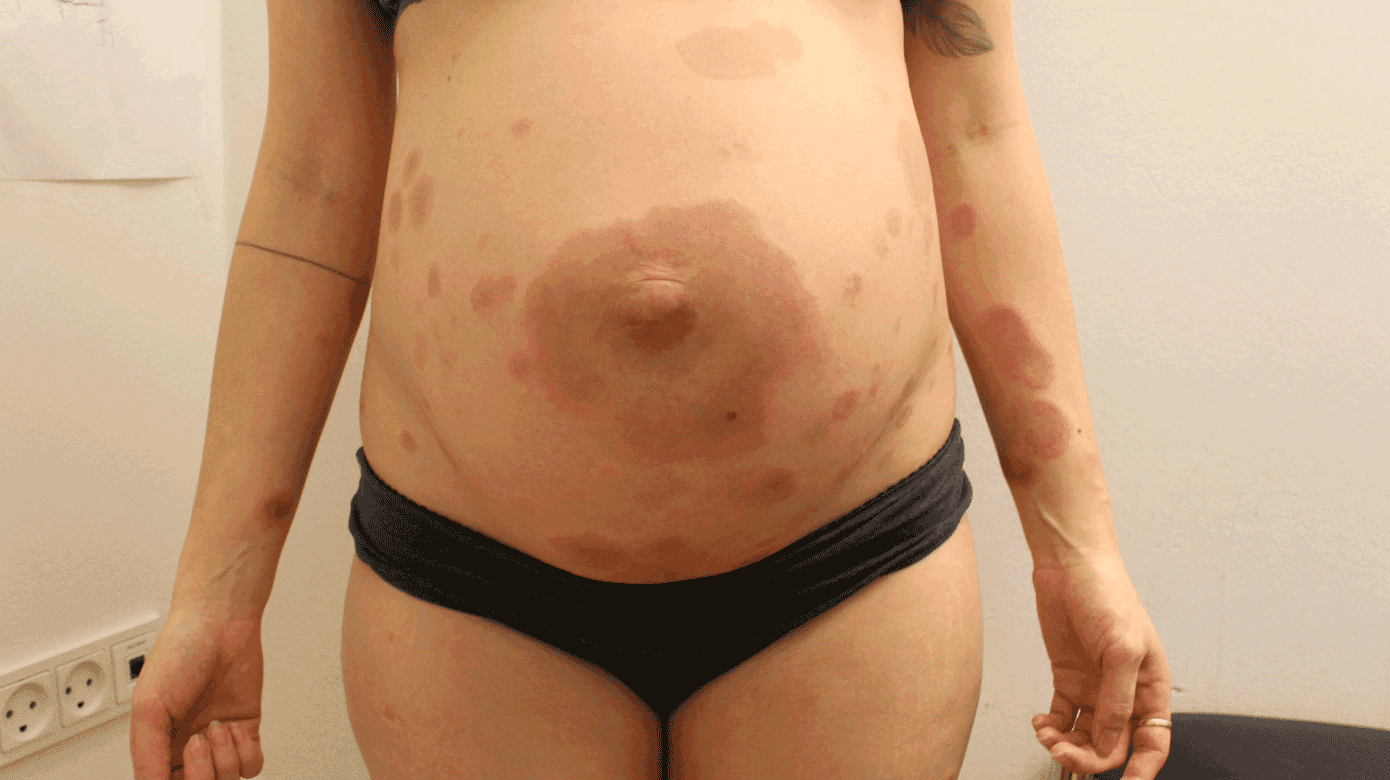
Udslættet begynder som kløende urtikarielle papler og plaques, der kan udvikle sig til vesikler og spændte bullae [3]. Læsionerne starter i klassiske tilfælde periumbilikalt og spreder sig herfra til resten af abdomen, ryg, nates og ekstremiteter. Ansigt og slimhinder går sædvanligvis fri.
PG debuterer ofte i 2. trimester og kan veksle i intensitet i løbet af graviditet. Det er karakteristisk, at op til 75% kvinder har opblussen i de sidste graviditetsuger. I nogle tilfælde kommer denne opblussen omkring fødselstidspunktet eller umiddelbart efter fødslen.
PG er en sjælden tilstand, hvilket gør det vigtigt at kende differentialdiagnoserne, og det bør nævnes, at Hjortø et al har lavet en statusartikel over obstretiske dermatoser [6]. PG adskiller sig på to punkter fra differentialdiagnosen polymorphic eruption of pregnancy (PEP): 1) Den er lokaliseret omkring umbilicus, og 2) den er aldrig lokaliseret i striae distensae som ved PEP [9]. PG kan have en præbulløs fase, hvor udslættet er urtikarielt og vanskeligt at adskille fra PEP. Her kan lokalisationen være en hjælp. Graviditetsudløst atopisk dermatitis er som anden eksemsygdom præget af epidermale forandringer med ekssudation, skældannelse og ekskoriationer og adskiller sig herved fra PG, som har mere urtikarielt præg. Kendskab til differentialdiagnosen leverbetinget graviditetskløe er overordentlig vigtig, da den ubehandlet kan føre til alvorlig sygdom og død hos fosteret. Leverbetinget graviditetskløe/intrahepatic cholestasis of pregnancy optræder i 2. trimester og 3. trimester og består af kløe uden udslæt. Der kan dog forekomme såkaldt sekundære efflorescenser, dvs. hudforandringer betinget af krads på grund af hudkløe. Diagnosen leverbetinget graviditetskløe stilles på forhøjede koncentrationer af galdesalte i blodet. Behandlingen er en obstetrisk specialistopgave og omfatter bl.a. behandling med ursodeoxycholsyre og tidlig igangsættelse af fødsel [10] (Tabel 1 og Figur 1).
Ved mistanke om PG henvises der til privatpraktiserende dermatolog eller dermatologisk afdeling. Diagnosen bekræftes ved to hudbiopsier: en til almindelig histologi og en til immunofluorescens [5, 11]. Histopatologi varierer efter sygdomsstadie. Biopsi til almindelig histologi tages fra erytematøs macula eller fra vesikelkant, hvis en sådan findes. I tidlige stadier ses urtikarielle læsioner med ødem og perivaskulære infiltrater, mens senere stadier ofte viser subepidermal vesikeldannelse med eosinofile granulocytter [12, 13]. Immunofluorescensbiopsier fra perilæsionel hud påviser typisk lineær aflejring af komplement C3 langs basalmembranen (nær 100% af PG-tilfælde), mens IgG-aflejringer ses hos 25-50% [14]. Indirekte immunofluorescens eller enzyme-linked immunosorbent assay (ELISA) kan påvise cirkulerende IgG-antistoffer mod BP180 og bruges til monitorering [5] (Figur 2).
Behandlingen af PG har til formål at lindre hudkløen og udslættet. Valg af behandling afhænger af sværhedsgraden og sygdomsaktiviteten. I milde tilfælde anvendes højpotente topikale glukokortikoider og antihistamin. Hvis sygdommen ikke reagerer på topikal behandling, eller hvis mere end 10% af huden er påvirket, er systemisk behandling med glukokortikoider ofte nødvendig. Prednisolon foretrækkes frem for andre glukokortikoidpræparater, da det har en lavere koncentration, der passerer placenta [3]. Der anbefales prednisolon 0,5 mg pr. kg dagligt, typisk på 20-60 mg dagligt. Den laveste effektive dosis foretrækkes for at minimere bivirkninger hos mor og foster [3, 12]. Prednisolon kan medføre væksthæmning hos fosteret, så et tæt samarbejde med obstetrikere er nødvendigt for at overvåge mor og barn [3]. Dosis kan reduceres, når sygdommen er under kontrol, men der kan blive behov for optrapning ved opblussen i post partum-perioden.
I behandlingsresistente tilfælde kan immundæmpende behandling med ciclosporin, dapson og azathioprin overvejes [3, 9]. Genovese et al foreslår en behandlingsalgoritme med intravenøs indgift af immunglobulin som tredjelinjebehandling hos gravide [15]. Nyligt har man også påvist god effekt af dupilumab til PG [16]. En sygehistorie har vist, at rituximab kan anvendes forebyggende for at undgå PG i fremtidige graviditeter [17].
16-34% af kvinder med PG føder præmaturt, og risikoen for præmaturitet øges, hvis sygdommen debuterer i 1. trimester eller 2. trimester, eller hvis bullae er til stede [1, 4, 18]. PG er også associeret med SGA og lav fødselsvægt, selv om risikoen varierer i litteraturen [1, 4, 5, 7, 18, 19]. I et britisk-taiwansk studie med 70 deltagere rapporteredes SGA og lav fødselsvægt i 34% af tilfældene [4], mens man i andre studier ikke fandt sammenhæng [18, 19]. I et systematisk review er der rapporteret risiko på op til 5,3% for intrauterin fosterdød [15], men i andre studier er der ikke fundet øget risiko [4]. På grund af transplacental overførsel af antistoffer ser man erytem og udslæt hos op til 13% af de nyfødte, men det forsvinder spontant inden for seks uger [5, 6, 15].
Hudforandringerne heler op i løbet af dage til måneder efter fødslen og ofte uden ar. Recidiv ved menstruation og p-pillebehandling kan forekomme. P-piller anbefales derfor ikke til personer, der har haft PG. [6]. Ved fremtidige graviditeter er der en øget risiko for at udvikle PG igen.
PG er en sjælden, graviditetsassocieret autoimmun hudsygdom, der primært opstår i 2. trimester eller 3. trimester. Sygdommen øger risikoen for præmatur fødsel, og i nogle studier rapporteres også risiko for SGA og lav fødselsvægt, mens der i andre studier ikke findes sammenhæng. Topikal og systemisk glukokortikoid forbliver den foretrukne behandling, men nyere modaliteter med bl.a. dupilumab og rituximab viser lovende resultater ved behandlingsresistente tilfælde. Selv om sygdommen ofte remitterer efter fødslen, er der en betydelig risiko for tilbagefald i fremtidige graviditeter. Tilstanden kræver tæt samarbejde mellem dermatologer og obstetrikere for optimal behandling og et trygt graviditetsforløb.
Korrespondance Anne-johanne Andersen. E-mail: Anne-johanne.andersen@rsyd.dk
Antaget 14. marts 2025
Publiceret på ugeskriftet.dk 9. juni 2025
Interessekonflikter HL oplyser personligt honorar fra LEO pharma og Galderma. AA, HT og SK oplyser ingen interessekonflikter. Forfatternes ICMJE-formularer er tilgængelige sammen med artiklen på ugeskriftet.dk
Referencer findes i artiklen publiceret på ugeskriftet.dk
Artikelreference Ugeskr Læger 2025;187:V09240615
doi 10.61409/V09240615
Open Access under Creative Commons License CC BY-NC-ND 4.0
Pemphigoid gestationis (PG) is a rare autoimmune skin disorder which occurs during pregnancy. PG was first described as herpes gestationis in 1872, though it is not related to herpes virus. It typically presents in the second or third trimester and, rarely, post-partum. The condition is characterized by itchy urticarial papules and plaques, which may progress to vesicles and bullae. PG often starts periumbilically and spreads to flexural areas. Early diagnosis is crucial, as PG is associated with risks of preterm birth, and several studies also report a risk of small for gestational age and low birth weight, as argued in this review.