Psykodynamisk forståelse og terapi af kompleks PTSD

Francisco Alberdi1 & Bent Rosenbaum2
Kompleks PTSD er en ny diagnose i ICD-11 med vægt på interpersonelt grundlagte traumer.
Den personlige udvikling i relationel sammenhæng spiller en rolle i c-PTSD, hvilket er overensstemmende med psykodynamisk forståelse af patogenese og symptomatologi.
Psykodynamisk behandling er mere person- og kontekstfokuseret end symptombunden, hvilket har både fordele og ulemper.
PTSD er en psykisk lidelse med stor påvirkning af patienternes funktionsniveau [1]. Prævalensen af traumer og PTSD blandt psykiatriske patienter er høj: 80-90% af patienter med svær psykisk sygdom har oplevet traumer, og af disse har 50% PTSD-symptomer [2]. I den ambulante psykiatri i Danmark er det for nylig konstateret, at flere patienter, som søger behandling for PTSD, viser i høj grad tegn på kompleks PTSD (c-PTSD) [3]. Der er i de seneste årtier sket en betydelig udvikling i forståelse og behandling af PTSD, men viden om behandlingseffekt er endnu begrænset [4, 5]. Formålet med artiklen er at give et overblik over denne udvikling med fokus på psykodynamisk psykiatri og psykoterapi.
Forståelse af psykiske traumers betydning, diagnostik og behandling har undergået betydelige ændringer i de forgangne årtier [6]. Diagnosen PTSD blev først tilføjet til det amerikanske diagnosesystem, Diagnostic and Statistical Manual of mental Disorders (DSM) i 1980 (DSM-III). Diagnosen var i første omgang forbundet primært med krigstraumer og enkeltstående katastrofer.
PTSD blev i DSM-IV (1994) defineret som karakteristiske reaktioner på ekstremt truende eller rædselsvækkende hændelser, som genoplevelsessymptomer, undgåelsessymptomer og forhøjet alarmberedskab. I DSM-5 (2013) lagde man særligt vægt på konsekvenserne af fysiske traumer, mens udviklingspsykologiske traumer som emotionelt misbrug eller neglect blev overset.
I løbet af 1980’erne og 1990’erne blev det diskuteret, om PTSD skulle opfattes som en universal reaktion på svære traumer, eller om traumerne skulle opfattes som én blandt andre udløsende faktorer i årsagskæden. Judith Herman [7] introducerede begrebet komplekst traume og kompleks PTSD for at betegne de patienter, som havde oplevet vedvarende eller tilbagevendende traumer, bl.a. relationelle traumer. Ud over de vanlige PTSD-symptomer udviste disse multitraumatiserede patienter udtalte forstyrrelser i deres selvoplevelse, i den emotionelle regulering samt havde interpersonelle vanskeligheder.
Diskussionen, der omfattede traumediagnosens patogenese, blev efterhånden skubbet til side af det tiltagende fokus på empirisk viden om de svære traumers biologiske konsekvenser og om PTSD’s prævalens, komorbiditet og forløb. Kort fortalt viser disse data, at de traumatiske hændelser ikke i sig selv er tilstrækkelige til udvikling af PTSD, og at en række andre vulnerabilitetsfaktorer må være til stede for udvikling af lidelsen og i særlig grad dens forløb [6]. Diagnosen PTSD blev i USA dog udvidet til at rumme disse symptomer, og man tilføjede i DSM-5 en særlig PTSD-diagnose for de sværeste tilfælde med depersonalisation og derealisation.
I WHO’s klassifikation af diagnoser, International Classification of Diseases (ICD)-11, differentierer man mellem PTSD og c-PTSD. Mens PTSD-kernesymptomer er fælles for DSM-5 og ICD-11, kræver c-PTSD-diagnosen, at patienterne også viser tegn på vedvarende forstyrrelser i selvorganisering som emotionel dysregulering, negativ selvvurdering og interpersonelle forstyrrelser. Disse symptomer overlapper med symptomer fra diagnosen borderlinepersonlighedsforstyrrelse (BPD) (Tabel 1).
Parallel til udviklingen i PTSD-diagnosens kompleksitet er specifikke behandlingsmetoder udviklet [8]. I 1980’erne blev PTSD primært opfattet som en angstlidelse, og man lagde overvejende vægt på gradvis eksponering og desensibilisering. I næste periode differentierede man mellem behandling af patienter med enkeltstående trauma fra dem med multiple relationelle traumer. Man udviklede da den såkaldte trefasemodel med en stabiliseringsperiode, en efterfølgende traumebearbejdelsesfase og endelig hjælp til social genintegrering [7]. Man udviklede forskellige terapeutiske teknikker primært baseret på adfærdsterapi og kognitiv terapi som traumefokuseret kognitiv adfærdsterapi og prolonged exposure therapy (PE) [9] med fokus på fremtrædende symptomer som angst og undgåelse. I samme periode blev eye movement desensitization and reprocessing (EMDR)-terapi udviklet baseret på neuromodulation og kognitiv remodulering [10]. I de seneste 20 år har man udviklet terapier med bredere sigte, som f.eks. narrative exposure therapy [11], traumefokuseret psykodynamisk psykoterapi (TPPT) [12], traumeinformeret compassion therapy [13] og emotionsfokuseret terapi [14].
Psykodynamisk forståelse siden Freud ser psykopatologi som resultatet af den enkeltes livserfaringer og bevidste og ubevidste følelser samt forestillinger og strategier til at manøvrere igennem livets belastninger. I den moderne psykodynamiske traumeforståelse lægger man vægt på forståelsen af sammenhængen mellem den enkeltes psykologiske og relationelle baggrund, traumets direkte psykologiske konsekvenser, symptomdannelsens processer og hændelsernes personlige mening [15].
I den psykodynamiske psykiatris forståelse er fortiden, dvs. tidligt internaliserede oplevelser, prolog til nutid og fremtid. Tidligt internaliserede erfaringer virker fremover og gør dermed personen mere sårbar for både almindelige og klart traumatiserende hændelser. Ydermere forstås erindringsarbejdet som en dynamisk funktion, hvor nutidige oplevelser kan virke tilbage på, berøre og eventuelt forandre tidligere erindringselementer. Konsekvensen kan være flashbacks, mareridt, gentagelse eller forandring af tidligere nedlagte emotioner og tanker. Tidlige barndomsbelastninger kan således forklare dele af sværhedsgraden af traumatiseringens psykiske forstyrrelse.
Psykodynamisk terapi i sine forskellige varianter er fokuseret på relationers dynamik samt psykiske forestillingers tanke- og affektassociering. Terapiens struktur bygger på den psykodynamiske grundmodel, hvor terapeuten med en kombination af støttende, klarificerende og undersøgende interventioner faciliterer patientens bevidstgørelse og udtryk af ubevidste svære følelser og tanker. Dette sker i vekselvirkningen mellem de såkaldte konflikt- og persontrekanter.
Den generelle psykodynamiske model bliver tilpasset problematikken ved c-PTSD ved at placere personens symptomer og konflikttrekant i centrum af modellen.
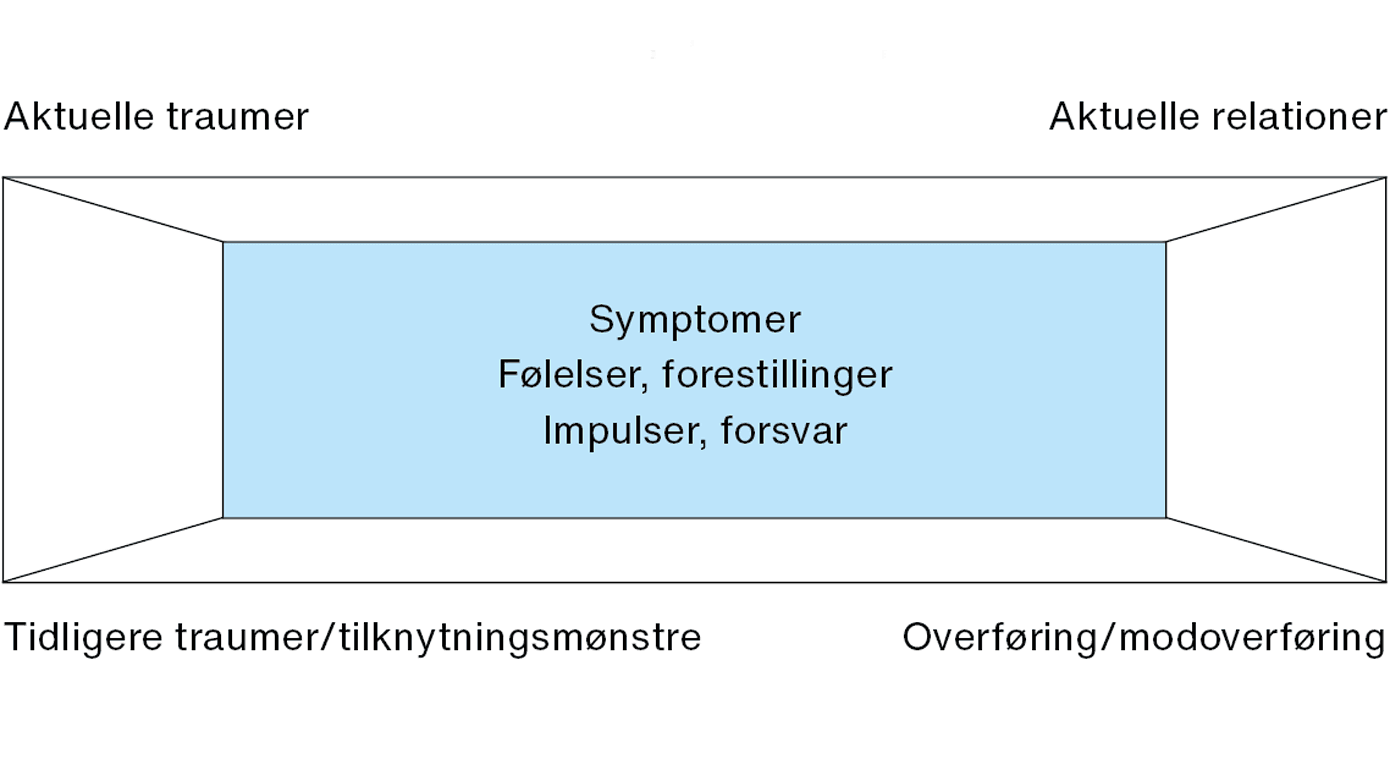
I forbindelse med c-PTSD lægger man i terapien vægt på konsekvenserne af interaktionen mellem traumer i voksenalderen, deres relationer til eventuelle tidlige tilknytningstraumer og til de væsentlige relationer i nutiden, inklusive terapirelationen [12] (Figur 1).
Afhængig af den enkelte patients problematik indretter den traumefokuserede psykodynamiske behandling sig efter at afhjælpe følgende problemområder, symptomer eller kliniske manifestationer (Tabel 2).
Terapien inddeles i tre faser: en engagementsfase, en bearbejdningsfase og en afslutningsfase.
I den første fase ligger hovedvægten på skabelse af en tryg terapeutisk relation samt afklaring af væsentlige traumatiserende faktorer i livsudviklingen. I denne fase beder terapeuten patienten om at fortælle om sig selv, sin opvækst og udvikling samt om frustrerende/traumatiserende oplevelser og om sine emotionelle reaktioner i denne forbindelse. Patienten vil typisk ikke være i stand til at give en sammenhængende fortælling om alt dette. Terapeuten må forsigtigt hjælpe patienten til at fylde manglerne i fortællingerne ved støttende interventioner som empatisk validering, afklarende spørgsmål eller forslag om mulige emotionelle reaktioner. Symptomer, dissociation, følelsesmæssige afkobling, undgåelse, undvigelse, benægtelse m.v. må i den forbindelse forstås som vinduer til at identificere patientens dominerende følelser, forestillinger og forsvarsmekanismer. Den første fase afrundes med udarbejdelse af et eller flere specifikke dynamiske fokusser, som kan revideres i løbet af terapien.
Med de dominerende fokusser in mente vil man i anden fase, bearbejdningsfasen, følge patientens følelsesmæssige udtryk, forestillinger, konflikter og forsvarsmekanismer i relation til terapiens fire hjørner (Figur 2). Opmærksomhed om intrapsykiske konflikter kan skabe svære følelser af skam, skyld, vrede, selvhad, devaluering af selv og andre m.v. At blive bevidst om indholdet af disse konflikter, de involverede følelser og forsvaret imod dem er en fundamental del af terapien. Terapeuten skal være opmærksom på patientens emotionelle reaktioner i her og nu-forhold til terapeuten og til personer i patientens narrativ. En konstant opmærksomhed på dominerende overføring-/modoverføringskonstellationer er et kardinalt element i terapien. Dette har vist sig afgørende for opretholdelse af den positive terapeutiske relation og for terapiens effekt.
I psykodynamisk forståelse er det psykiske forsvar pr. definition ubevidst funderet. Forsvaret kan være en del af symptomerne, forstærke dem og i ekstreme situationer være realitetsforvrængende. Det er terapeutens opgave at pege på disse mekanismer og deres dobbelthed ved brug af kendte psykodynamiske interventioner som empatisk validering, klarificering eller hypoteser om deres funktion og negative konsekvenser.
Den tredje fase er afslutningen. Patientens vanskeligheder og terapiens vigtigste temaer kan blusse op igen og gentage sig i denne fase. Frygt for hjælpeløshed og forladthed kan komme til syne og udtrykke sig ved udeblivelser og præmatur afslutning eller som krav om forlængelse af terapien. Skuffelse og vrede over at føle sig forladt kan resultere i devaluering af terapien og som et forsøg på kontrol af egen vulnerabilitet og afhængighed. Rummelighed og italesættelse af disse følelser og forestillinger kan hjælpe terapeut og patient til at være opmærksomme på de opnåede resultater.
Overordnet set må man konstatere betydelige begrænsninger i effekt og effektivitet af de forskellige anerkendte behandlinger for PTSD [4, 5]. Op til 50% af patienterne fortsætter med at opfylde de diagnostiske kriterier ved afslutning af terapien, og endnu flere har residuale symptomer [4]. Eksklusionskriterierne ved flere af de randomiserede undersøgelser begrænser generaliserbarhed af resultaterne, og det samme gør en betydelig dropout – mellem 28% og 38% [5, 16].
EMDR-terapi [17] samt adfærdsterapi og kognitive terapier baseret på eksponering og desensibilisering som PE [18] og cognitive processing therapy (CPT) [19] er de bedst undersøgte terapier for PTSD [20]. Ingen af disse terapier har vist bedre resultater end de andre på samme evidensniveau. Forskerne understreger dog, at bedring er betinget af den emotionelle bearbejdelse af traumerne og skabelse af et sammenhængende narrativ [21].
Et alternativ til eksponeringsparadigmet er traumefokuseret interpersonel terapi [22, 23]. Terapien er ikke baseret på eksponering for de traumatiske oplevelser, men på bearbejdelse af de vigtige interpersonelle konsekvenser af traumerne. Denne terapi har vist samme effekt på PTSD-kernesymptomer som de nævnte eksponeringsterapier, men med færre dropouts samt bedring af depressiv komorbiditet [24].
For c-PTSD er evidensen meget begrænset [1, 11, 25]. Man har for nylig udviklet en manualiseret traumefokuseret psykodynamisk terapi (TFPP) med lovende resultater [12, 26]. To andre psykodynamiske terapier for c-PTSD er udviklet på henholdsvis Meninger Clinic i USA og Tavistock Clinik i London [27, 28]. Begge disse tilbud bygger på flermoduls behandlingsprogrammer baseret på Hermans fasebaserede behandling [7]. Foreløbig foreligger kun enkelte lovende kvalitative studier af effekten.
Det er i den forbindelse vigtigt at erindre, at en stor del af patienterne med c-PTSD også opfylder kriterierne for BPD og omvendt [29]. Der er evidens for, at psykodynamiske terapier som mentaliseringsbaseret terapi og overføringsfokuseret terapi har positiv effekt for BPD og virker på en række af de fælles symptomer for begge diagnoser [29].
Siden diagnosen PTSD blev tilføjet i DSM i 1980, er der sket en betydelig udvikling i diagnosens karakteristikker og i dens psykoterapeutiske behandling. En tiltagende opmærksomhed på traumernes kompleksitet resulterede i ICD-11’s nye diagnose c-PTSD.
I de seneste år har man udviklet bredere og faseopdelte terapier med fokus på patienternes sammensatte problemstillinger. I den forbindelse har forskellige psykodynamiske terapier som traumefokuseret interpersonel psykoterapi (TR-IPT), TPPT og flermoduls terapier set dagens lys. I artiklen har vi givet et summarisk overblik over disse terapiers særkende.
c-PTSD-diagnosens kompleksitet synes i praksis at gøre et skift nødvendigt fra en diagnosefokuseret til en mere personfokuseret tilgang. Psykodynamisk psykoterapis essens – at lytte opmærksomt på og forstå patientens bevidste og ubevidste meningstilkendegivelse – kan derved komme til sin ret.
Korrespondance Francisco Alberdi. E-mail: alberdi_olano@dadlnet.dk
Antaget 11. februar 2025
Publiceret på ugeskriftet.dk 24. marts 2025
Interessekonflikter ingen. Forfatternes ICMJE-formularer er tilgængelige sammen med artiklen på ugeskriftet.dk
Referencer findes i artiklen publiceret på ugeskriftet.dk
Artikelreference Ugeskr Læger 2025;187:V10240753
doi 10.61409/V10240753
Open Access under Creative Commons License CC BY-NC-ND 4.0
The diagnosis of PTSD has undergone significant changes in recent years. Complex PTSD is a new diagnosis introduced in ICD-11. This diagnosis requires that, in addition to the well-known PTSD symptoms, patients exhibit disturbances in self-organisation, emotional dysregulation, and interpersonal difficulties. The focus on individual development within interpersonal contexts aligns closely with the psychodynamic understanding of pathogenesis, symptomatology, and treatment. This review describes the foundation for this approach, treatment guidelines, and evidence.