Svær osteoporose hos en patient med kronisk myeloproliferativ neoplasi

Sarah Farmer¹, Anne Pernille Hermann² & Hanne Vestergaard¹
Osteopororose er defineret som en systemisk skeletal sygdom, der er karakteriseret ved lav knoglemasse og strukturelle forandringer, som medfører øget fragilitet (skørhed). Heraf følger en øget tendens til frakturer. Diagnostisk anvendes dual X-ray absorptiometry (DXA-skanning) til bestemmelse af knoglemineraltætheden (BMD, g/cm2). T-scoren angiver antallet af standarddeviationer fra middelværdien hos raske unge personer af samme køn [1].
Polycytaemia vera (PV) tilhører gruppen af de Philadelphiakromosomnegative kroniske myeloide neoplasier (CMPN). Karakteristisk for PV er den abnorme erytrocytose, men hyppigt er der proliferation i alle tre cellelinjer. Størstedelen af patienterne har JAK2V617F-mutation [2].
Ukontrolleret myeloproliferation er prædisponerende for dannelse af blodpropper, herunder cerebrale infarkter [3]. I ganske få studier har man
undersøgt sammenhængen mellem CMPN og knoglesygdom. Her berettes om hastig udvikling af svær osteoporose hos en kvinde med PV.
I januar 2005 blev en 51-årig kvinde indlagt akut på en neurologisk afdeling. En CT af cerebrum viste tegn på friskt venstresidigt infarkt og sequelae efter flere ældre, små infarkter. I blodprøver fandtes marginalt forhøjet trombocytniveau (575 × 109/l).
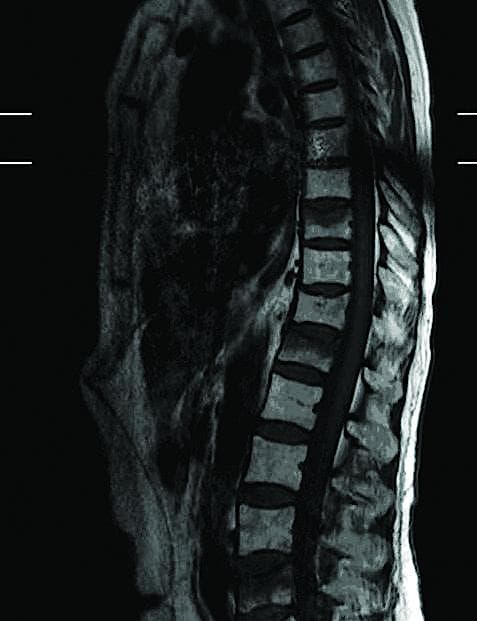
I oktober 2005 fik kvinden foretaget en DXA-skanning med T-score = –2,23 i hofteregionen og T-score = –1,72 i lumbale columna (Figur 1). Hun var arveligt disponeret for osteoporose og var gået i menopause omkring 50-årsalderen. Hun havde en rygeanamnese svarende til ca. 15 pakkeår. På daværende tidspunkt havde hun altså ikke osteoporose.
I januar 2006 blev patienten henvist til en hæmatologisk afdeling på grund af trombocytose. En knoglemarvsundersøgelse viste en hyperplastisk knoglemarv med panmyelose og positiv for JAK-2-mutation, hvilket er foreneligt med polycytaemia vera. Der var ingen splenomegali og ingen øvrig komorbiditet. Der blev iværksat cytoreduktiv behandling med hydroxycarbamid 6 g ugentligt med tilfredsstillende respons og stabile hæmatologiske værdier: hæmoglobinniveau 7,8 mmol/l, trombocytniveau 392 × 109/l og leukocytniveau 6,3 × 109/l. Der var ikke behov for venesectio.
I 2007 fik patienten rygsmerter i forbindelse med en faldepisode og havde siden haft kroniske rygsmerter. Dette udløste flere års behandling hos kiropraktor, og hun blev førtidspensioneret. I september 2013 viste en MR-skanning af columna 30% sammenfald i Th9, Th12 og L4 samt mindre dækpladeimpressioner af T11.
I november 2013 blev der foretaget en ny DXA-skanning med en T-score = –3,9 i hoften, og T-score = –4,3 i columna, hvilket svarer til svær og behandlingskrævende osteoporose. Biokemisk var der et normalt niveau af 25-OH-vitD, parathyroideahormon, thyroideastimulerende hormon, fosfat, kreatinin, C-reaktivt protein og laktatdehydrogenase. Patienten var selvhjulpen med lidt nedsat aktivitetsniveau. Der blev påbegyndt antiresorptiv behandling med zoledronsyre og planlagt responsevaluerende DXA-skanning to år senere.
Osteoporose kaldes også den oversete folkesygdom. Diagnosticering med DXA-skanning sker ved henvisning af risikopatienter, f.eks. familiært disponerede eller efter fraktur. Trombocytose kan være asymptomatisk, og en retrospektiv gennemgang af blodprøver fra patienten i sygehistorien viste trombocytose (trombocytniveau: 569 × 109/l) allerede i februar 2003. Det kan ikke udelukkes, at trombocytosen har været årsag til de cerebrale infarkter, hvilket kunne være udtryk for debut af CMPN allerede på daværende tidspunkt.
I sygehistorien skitseredes et forløb, hvor en kvinde med PV fik svær osteoporose trods profylakse med kalktilskud. Hvorvidt der var tale om sekundær osteoporose, der var initieret eller accelereret af tilstedeværelse af PV-sygdommen, vides ikke. Det skal understreges, at glukokortikoider ikke indgår i den medicinske behandling af PV.
Af Figur 1 fremgår det, at patientens BMD blev reduceret væsentligt hurtigere end forventet i forhold til de indtegnede kurver.
I et dansk registerstudie har man fundet, at patienter med PV havde en øget forekomst af frakturer sammenlignet med baggrundsbefolkningen, men årsagen hertil er ikke belyst [4].
Der findes få og små tværsnitsstudier, der har vist en øget forekomst af osteoporose blandt patienter med mastocytose, en mere sjælden subgruppe af CMPN [5]. Da CMPN generelt kan opfattes som en tilstand af kronisk inflammation i knoglemarven, er det muligt, at osteoporotiske frakturer kan være hyppigere blandt patienter med de klassiske CMPN.
Om patienter med CMPN skal følges med DXA-skanninger, er uafklaret, men hos patienter med kroniske rygsmerter af uafklaret genese bør osteoporotiske sammenfald indgå i de differentialdiagnostiske overvejelser.
Korrespondance: Sarah Farmer, Hæmatologisk Afdeling, Odense Universitetshospital, Sdr. Boulevard 29, 5000 Odense. E-mail: mailtilsarah@yahoo.com
Antaget: 8. april 2014
Publiceret på Ugeskriftet.dk: 14. juli 2014
Interessekonflikter:
This case report is about severe osteoporosis in a woman known with polycythaemia vera (PV). A 51-year-old woman with hereditary predisposition to osteoporosis had a dual X-ray absorptiometry scan without osteoporosis. Only one year later she was diagnosed with PV. Re-scan eight years later showed progression to severe osteoporosis. Whether this is secondary osteoporosis, initiated or accelerated by the presence of PV is not known. A recent Danish registry study has shown that PV patients have an increased incidence of fractures compared with the general population.
Consensus development conference: diagnosis, prophylaxis, and treatment of osteoporosis. Am J Med 1993;94:646-50.
Tefferi A. Polycythemia vera and essential thrombocythemia: 2012 update on diagnosis, risk stratification, and management. Am J Hematol 2012;87:285-93.
Finazzi G, De Stefano V, Barbui T. Are MPNs vascular diseases? Curr Hematol
Malignan Rep 2013;8:307-16.
Farmer S, Horvath-Puho E, Vestergaard H et al. Chronic myeloproliferative neoplasms and risk of osteoporotic fractures; a nationwide population-based cohort study. Br J Haematol 2013;163:603-10.
Barete S, Assous N, de Gennes C et al. Systemic mastocytosis and bone involvement in a cohort of 75 patients. Ann Rheumat Dis 2010;69:1838-41.