Trichophyton verrucosum

Sebastian Vigand Svendsen1, 2, Karen Marie Thyssen Astvad3, Lisbeth Lützen4, Klaus Snede Pedersen5 & Mathias Tiedemann Svendsen1, 2
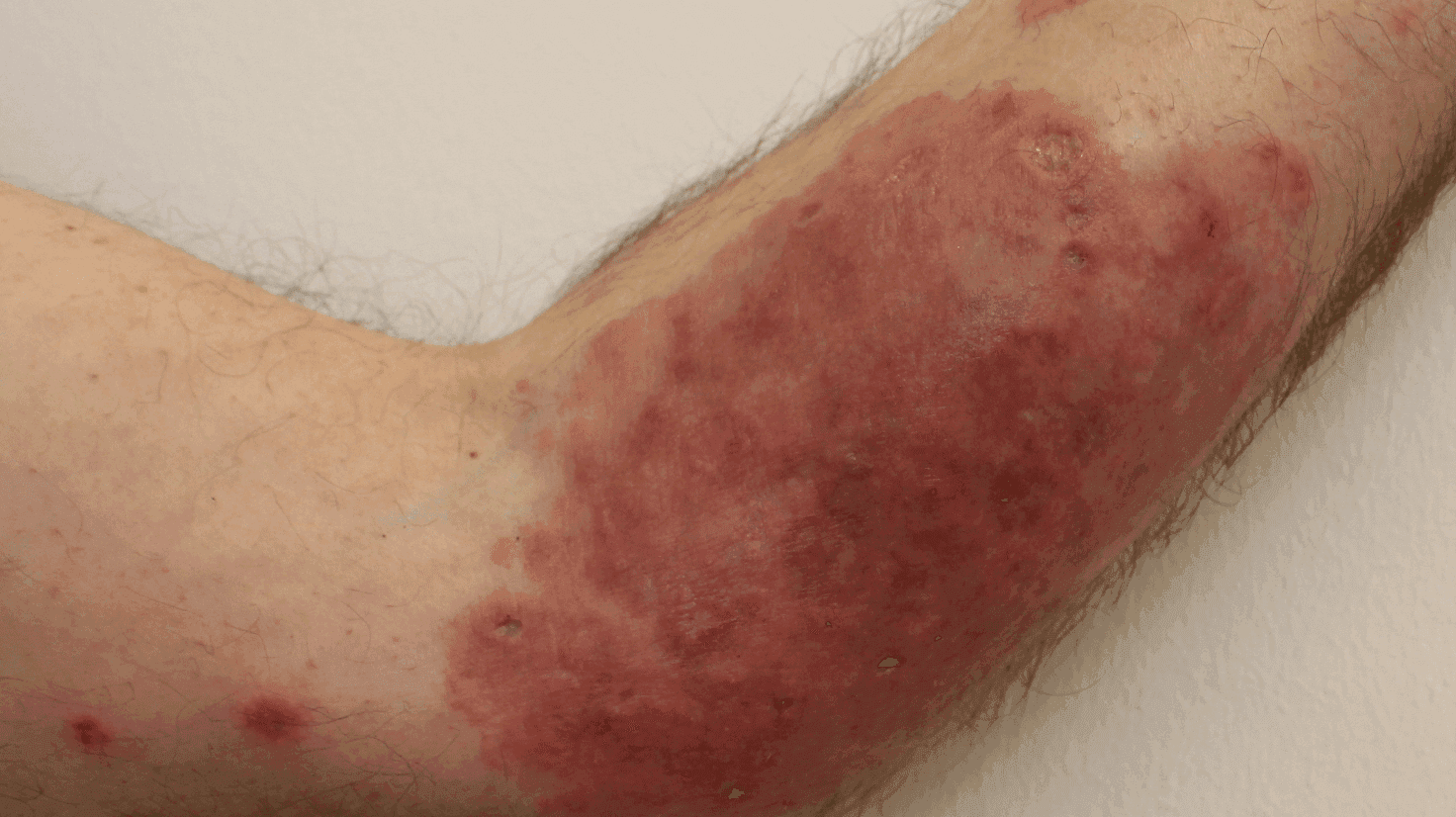
En 54-årig, tidligere hudrask kvægavler blev vurderet med kløende udslæt gennem 1,5 år. Udslættet var på henvisningstidspunktet ikke forsøgt behandlet med kortikosteroid eller antibiotika. Objektivt fandtes en erytematøs, infiltreret læsion på venstre underarm (A). Forandringerne var klinisk forenelige med dyb dermatofytose. PCR og sekventering (udført på Statens Serum Institut) påviste Trichophyton verrucosum (»kalveringorm«). Systemisk behandling med kaps. itraconazol iværksattes pga. den svære manifestation og cave terbinafin [1], og læsionen ophelede efter fire måneders behandling. Infektionen blev meldt som en arbejdsskade.
Patientens besætning besøgtes en måned efter behandlingsopstart. Tyrekalvene havde udbredte annulære gråhvide elementer, der fluorescerede i Woods lys (B), men som forventeligt var der ingen fluorescens hos patienten [2]. Prøver fra besætningen var positive for T. verrucosum.
T. verrucosum-infektion er zoofil [3], smitter ved direkte kontakt med inficerede reservoirdyr [3-5] og manifesteres ofte på underarme [5]. Da infektionen hyppigt forekommer i kvægbesætninger [5], er identifikation af erhvervseksponeringer vigtig. Vaccination af besætningen mod T. verrucosum kan reducere smitten.
Korrespondance Sebastian Vigand Svendsen. E-mail: sebastian.vigand.svendsen@rsyd.dk
Publiceret på ugeskriftet.dk 1. juli 2024
Interessekonflikter ingen. Forfatternes ICMJE-formularer er tilgængelige sammen med artiklen på ugeskriftet.dk
Artikelreference Ugeskr Læger 2024;186:V72018.
doi 10.61409/V72018
Open Access under Creative Commons License CC BY-NC-ND 4.0