Valg af behandling af akut, purulent divertikulitis er uafklaret

Line Hupfeld, Jakob Burcharth, Hans-Christian Pommergaard & Jacob Rosenberg
Colondivertikler er en hyppig tilstand, der forekommer oftere ved stigende alder [1, 2]. Tilstedeværelsen af divertikler er oftest symptomfri og hyppigst lokaliseret til colon sigmoideum [1, 3]. En mindre andel af patienterne med divertikelsygdom får inflammation og akut divertikulitis. Denne tilstand inddeles i en ukompliceret og en kompliceret form. Akut, ukompliceret divertikulitis karakteriseres ved en lokal flegmonøs inflammation i tarmvæggen og det omgivende fedtvæv, mens akut, kompliceret divertikulitis kan gradueres efter Hinchey-klassifikationen [1].
Patienter med akut divertikulitis udgør en del af de akut indlagte patienter på enhver kirurgisk afdeling. I USA blev der i 2005 registreret 75,5 indlæggelser pga. divertikulitis pr. 100.000 indbyggere [2], hvilket svarer til 377,5 indlæggelser årligt på en afdeling med et optageområde på 500.000 indbyggere.
Behandling af akut divertikulitis er konservativ, medicinsk eller kirurgisk, og i litteraturen præsenteres der adskillige bud på behandlingstiltag i henhold til sygdomsstadie og sværhedsgrad [4-7]. Dansk Kirurgisk Selskab udarbejdede i 2011 retningslinjer for behandling af patienter med divertikulitis [3]. Heri anbefales observation ved ukompliceret divertikulitis og antibiotika til septiske eller immunsupprimerede patienter, gravide og patienter med påvirket almentilstand. Ved abscederende divertikulitis skal tilgængelige abscesser > 3 cm forsøges dræneret
under samtidig antibiotisk behandling, mens abscesser < 3 cm og abscesser, der er utilgængelige for drænage, kan behandles med antibiotika alene.
Trods adskillige nyere studier er der fortsat uenighed om den optimale behandling af akut, perforeret divertikulitis. Formålet med denne artikel er baseret på den foreliggende litteratur at belyse mulige behandlinger af akut, perforeret divertikulitis med peritonitis.
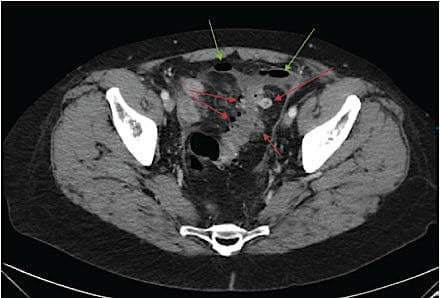
Akut, kompliceret divertikulitis kan inddeles i fire stadier i henhold til Hinchey-klassifikationen, jf. Tabel 1 [1, 3] og udgør en mindre andel af de samlede tilfælde af akut divertikulitis [8]. Med Hinchey-graderingen klassificerer man ud fra peroperative fund og skelner mellem abscesdannelse og placering, abscesruptur og fuld tarmperforation med fækal peritonitis. Perforeret divertikulitis karakteriseres som hhv. Hinchey-grad III ved fund af perforeret bækkenabsces
eller perikolisk absces med purulent peritonitis og
Hinchey-grad IV ved fuld tarmperforation efter divertikelruptur og heraf følgende fækulent peritonitis [1].
Colondivertikler (divertikulose) er almindelige og som oftest symptomfrie. Den hyppigste komplikation i forbindelse med divertikulose er divertikulitis. Fastsiddende fækulomer kan være en udløsende faktor med abscesdannelse og risiko for divertikelruptur, men patogenesen er fortsat uklar [1]. Et højt body mass index og en abnorm histaminfrigivelse er foreslået som risikofaktorer for udvikling af sygdommen [9, 10].
Behandlingen af perforeret divertikulitis er kirurgisk, og Hartmanns procedure (resektion af det divertikelbærende område med blindlukning af rectum og fremlæggelse af en kolostomi) har længe været anset som førstevalgsbehandling. Laparoskopisk kirurgi foretrækkes under elektive forhold [3]. Brug af teknikken reducerede imidlertid ikke de postoperative risici sammenlignet med brug af akut, åben kirurgi ved perforeret divertikulitis [11, 12].
I de senere år har alternative kirurgiske metoder udfordret Hartmanns procedure som guldstandardbehandling ved perforeret divertikulitis. I flere kliniske studier og systematiske review har man sammenlignet Hartmanns procedure med primær resektion med anastomose [13-18].
I et af disse studier fandt man både sammenlignelige komplikationsrater (80% vs. 84%) og sammenlignelig mortalitet (13% vs. 9%) ved hhv.
Hartmanns procedure og primær resektion med anastomose og ileostomi. Signifikant flere patienter
fik tilbagelagt deres ileostomi efter resektion med anastomose end patienter med kolostomier efter Hart
manns procedure (90% vs. 58%, p < 0,012) [16].
I et stort observationelt studie påviste man ingen forskelle i postoperative parametre ved de to metoder, men fremhævede, at de operative risici ved sekundær kolostomitilbagelægning burde føre til overvejelser om primær anastomosering ved akut kirurgi [18].
I mangel på randomiserede studier inddrog man i flere systematiske review ikkerandomiserede studier til belysning af evidensen for behandling af perforeret divertikulitis [11, 14, 15]. Her påpegedes det, at størstedelen af de eksisterende studier var af dårlig kvalitet og uden sammenlignelige patientgrupper [11, 14]. De endelige konklusioner varierede fra anbefaling af resektion og primær anastomose [13, 15] til ingen endelige anbefalinger om behandlingsvalg, før der foreligger resultater fra randomiserede studier [14]. I metaanalyser af studier med matchede patientgrupper med divertikulitis af Hinchey-grad III-IV og med sammenlignelig komorbiditet fandt man ingen signifikante forskelle i mortalitet ved de to metoder [11]. I de ikkerandomiserede studier blev primær resektion med anastomose favoriseret frem for Hart-
manns procedure med en signifikant lavere mortalitet [19] og indlæggelsestid [19, 20].
Flere af disse studier var dog pga. manglende randomisering præget af dårlig kvalitet og tydelig selektionsbias [19-21], hvor Hartmanns procedure overvejende blev udført hos patienter med mere udtalt divertikelsygdom, sværere komorbiditet eller højere alder end de patienter, der fik udført resektion med primær anastomose. Samlet set er hovedparten af studierne af ringe kvalitet og med vekslende resultater. Tarmresektion med primær anastomose har ikke vundet indpas i klinikken, og Hartmanns procedure er fortsat førstevalg både nationalt og internationalt.
Laparoskopisk peritoneal lavage er blevet foreslået som alternativ til tarmresektion med primær anastomose. Ved denne procedure udtømmes/opsuges pus, bughulen skylles grundigt med opvarmet saltvand, og der efterlades dræn til at opsamle eventuelt resterende pus i de efterfølgende dage. Der rapporteredes om sammenlignelig mortalitet og kortere indlæggelsestid efter skylning af bughulen end efter tarmresektion og anastomose [14]. Endvidere konkluderede man i flere indledende studier om laparoskopisk peritoneal lavage til purulent peritonitis, at proceduren kan være et potentielt alternativ til Hartmanns procedure [5, 22, 23]. Imidlertid bør peritoneal lavage ikke anvendes ved divertikulitis med fækulent peritonitis eller ved bækkenabscesser pga. stor risiko for behandlingssvigt [23-25]. I flere studier efterspørges der yderligere evidens om kirurgisk indikation og egnede patientgrupper samt entydige retningslinjer for proceduren før fuld implementering [15, 22-24].
Aktuelt forløber flere internationale randomiserede studier, som skal belyse forskellige kirurgiske procedurer til akut, kompliceret divertikulitis. Et af disse er det hollandske LADIES-studie, hvor man inkluderer patienter med perforeret divertikulitis med behov for akut operation. Randomisering sker i to dele: LOLA og DIVA [26]. I LOLA-delen sammenlignes laparoskopisk peritoneal lavage med Hartmanns procedure hos patienter med purulent divertikulitis.
I DIVA-delen sammenlignes Hartmanns procedure med tarmresektion og primær anastomose hos patienter med perforeret divertikulitis af både purulent og fækulent karakter. I et skandinavisk studie, DILALA inkluderer man patienter med Hinchey-grad III i 1:1-randomisering til hhv. laparoskopisk peritoneal lavage og Hartmanns procedure, og inklusionsperioden er næsten afsluttet [27]. I et fransk studie, SIGMOIDITE, sammenlignes tarmresektion med
onservativ lavage-behandling til patienter med Hinchey-grad II-III divertikulitis [28]. Endvidere forløber et norsk studie, SCANDIV [29], og et irsk studie, LAPLAND [30], hvori patienter med Hinchey-grad III divertikulitis randomiseres til laparoskopisk peritoneal lavage eller resektion med og uden primær anastomose.
Den primære behandling af akut, perforeret divertikulitis er fortsat kirurgi. Tidligere blev Hartmanns procedure anset for at være guldstandard, men nyere studier har udfordret dette hos patienter med Hinchey-grad III-divertikulitis (purulent peritonitis), og trods manglende solid evidens fra randomiserede studier anvendes peritoneal lavage allerede rutinemæssigt flere steder i både Danmark og udlandet [25].
I igangværende randomiserede studier forsøger man at afklare, om man ved denne divertikulitistype (Hinchey-grad III) kan nøjes med laparoskopisk peritoneal lavage frem for tarmresektion og anlæggelse af stomi. Der er international konsensus om, at patienter med Hinchey-grad IV-divertikulitis (fækulent peritonitis) fortsat bør behandles med Hartmanns procedure.
Ved manglende evidens for effekten af mere invasive behandlinger bør den mest konservative behandling som udgangspunkt anvendes, såfremt patienternes sikkerhed synes at være opretholdt.
I Dansk Kirurgisk Selskabs retningslinjer til behandling af patienter med akut divertikulitis er de mest konservative behandlinger primært anbefalet [3]. Det konkluderes, at evidensen for behandlingen af perforeret divertikulitis er mangelfuld, og at anbefalingerne om valg af kirurgisk metode er baseret på et spinkelt videnskabeligt grundlag [3]. Man må imidlertid fremhæve, at det ikke er afklaret, om den samlede morbiditet og mortalitet er bedre eller dårligere ved peritoneal lavage end ved Hartmanns resektion ved Hinchey-grad III-divertikulitis, og såfremt der kan præsenteres fremtrædende data fra de fem igangværende randomiserede studier, må de nationale anbefalinger korrigeres herefter.
Korrespondance: Line Hupfeld, Center for Perioperativ Optimering,
Gastroenheden, Herlev Hospital, Herlev Ringvej 75, 2730 Herlev.
E-mail: linehupfeld01@gmail.com
Antaget: 3. december 2013
Publiceret på Ugeskriftet.dk: 10. marts 2014
Interessekonflikter: ingen.
Inflammation in colonic diverticula can develop into acute diverticulitis. Treatment varies depending on illness severity. Perforated diverticulitis with faecal peritonitis is treated surgically and Hartmann’s procedure is the preferred operation. Peritoneal lavage might be an alternative to resection for purulent peritonitis. However, ongoing randomized trials are awaited to clarify this.
Hinchey EJ, Schaal PG, Richards GK. Treatment of perforated diverticular disease of the colon. Adv Surg 1978;12:85-109.
Nguyen GC, Sam J, Anand N. Epidemiological trends and geographic variation in hospital admissions for diverticulitis in the United States. World J Gastroenterol 2011;17:1600-5.
Andersen JC, Bundgaard L, Elbrønd H et al. Danish national guidelines for treatment of diverticular disease. Dan Med J 2012;59:C4453.
Brandt D, Gervaz P, Durmishi Y et al. Percutaneous CT scan-guided drainage vs. antibiotherapy alone for Hinchey II diverticulitis: a case-control study. Dis Colon Rectum 2006;49:1533-8.
Myers E, Hurley M, O’Sullivan GC et al. Laparoscopic peritoneal lavage for generalized peritonitis due to perforated diverticulitis. Br J Surg 2008;95:97-101.
Gervaz P, Inan I, Perneger T et al. A prospective, randomized, single-blind comparison of laparoscopic versus open sigmoid colectomy for diverticulitis. Ann Surg 2010;252:3-8.
Böttger TC, Müller M, Terzic A et al. Laparoscopic resection with primary anastomosis in Hinchey stages I and II without previous abscess drainage. Chirurg 2007;78:454, 456-60.
Mäkelä J, Kiviniemi H, Laitinen S. Prevalence of perforated sigmoid diverticulitis is increasing. Dis Colon Rectum 2002;45:955-61.
von Rahden BH, Germer CT. Pathogenesis of colonic diverticular disease. Langenbecks Arch Surg 2012;397:1025-33.
Strate LL, Liu YL, Aldoori WH et al. Obesity increases the risks of diverticulitis and diverticular bleeding. Gastroenterology 2009;136:115-22.
Constantinides VA, Tekkis PP, Athanasiou T et al. Primary resection with anastomosis vs. Hartmann’s procedure in nonelective surgery for acute colonic
diverticulitis: a systematic review. Dis Colon Rectum 2006;49:966-81.
Turley RS, Barbas AS, Lidsky ME et al. Laparoscopic versus open Hartmann procedure for the emergency treatment of diverticulitis: a propensity-matched analysis. Dis Colon Rectum 2013;56:72-82.
Toro A, Mannino M, Reale G et al. Primary anastomosis vs Hartmann procedure in acute complicated diverticulitis. Chirurgia (Bucur) 2012;107:598-604.
Cirocchi R, Trastulli S, Desiderio J et al. Treatment of Hinchey stage III-IV diverticulitis: a systematic review and meta-analysis. Int J Colorectal Dis 2012;28:447-57.
Biondo S, Lopez-Borao J, Millan M et al. Current status of the treatment of acute colonic diverticulitis: a systematic review. Colorectal Dis 2012;14:e1-e11.
Oberkofler CE, Rickenbacher A, Raptis DA et al. A multicenter randomized clinical trial of primary anastomosis or Hartmann’s procedure for perforated left
colonic diverticulitis with purulent or fecal peritonitis. Ann Surg 2012;256:819-26.
Zeitoun G, Laurent A, Rouffet F et al. Multicentre, randomized clinical trial of primary versus secondary sigmoid resection in generalized peritonitis complicating sigmoid diverticulitis. Br J Surg 2000;87:1366-74.
Tadlock MD, Karamanos E, Skiada D et al. Emergency surgery for acute diverticulitis: which operation? J Trauma Acute Care Surg 2013;74:1385-91.
Vermeulen J, Akkersdijk GP, Gosselink MP et al. Outcome after emergency surgery for acute perforated diverticulitis in 200 cases. Dig Surg 2007;24:361-6.
Regenet N, Pessaux P, Hennekinne S et al. Primary anastomosis after intraoperative colonic lavage vs. Hartmann’s procedure in generalized peritonitis complicating diverticular disease of the colon. Int J Colorectal Dis 2003;18:503-7.
Richter S, Lindemann W, Kollmar O et al. One-stage sigmoid colon resection for perforated sigmoid diverticulitis (Hinchey stages III and IV). World J Surg 2006;30:1027-32.
Alamili M, Gögenur I, Rosenberg J. Acute complicated diverticulitis managed by laparoscopic lavage. Dis Colon Rectum 2009;52:1345-9.
Toorenvliet BR, Swank H, Schoones JW et al. Laparoscopic peritoneal lavage for perforated colonic diverticulitis: a systematic review. Colorectal Dis 2010;12:862-7.
White SI, Frenkiel B, Martin PJ. A ten-year audit of perforated sigmoid diverticulitis: highlighting the outcomes of laparoscopic lavage. Dis Colon Rectum 2010;53:1537-41.
Rogers AC, Collins D, O’Sullivan GC et al. Laparoscopic lavage for perforated diverticulitis: a population analysis. Dis Colon Rectum 2012;55:932-8.
Swank HA, Vermeulen J, Lange JF et al. The ladies trial: laparoscopic peritoneal lavage or resection for purulent peritonitis and Hartmann’s procedure or resection with primary anastomosis for purulent or faecal peritonitis in perforated diverticulitis (NTR2037). BMC Surg 2010;10:29.
Thornell A, Angenete E, Gonzales E et al. Treatment of acute diverticulitis laparoscopic lavage vs. resection (DILALA): study protocol for a randomised controlled trial. Trials 2011;12:186.
www.clinicaltrials.gov/ct2/show/NCT01837342 (19. aug 2013).
www.clinicaltrials.gov/ct2/show/NCT01047462?term=NCT01047462&rank=1 (19. aug 2013).
www.clinicaltrials.gov/ct2/show/NCT01019239?term=NCT01019239&rank=1 (19. aug 2013).