Urinvejskirurgi – et underdimensioneret speciale under pres
Hvert femte kræfttilfælde tager sit udspring i nyrer, urinveje eller mandlige kønsorganer og urinvejskirurgi har udviklet sig til et af de store kræftspecialer.
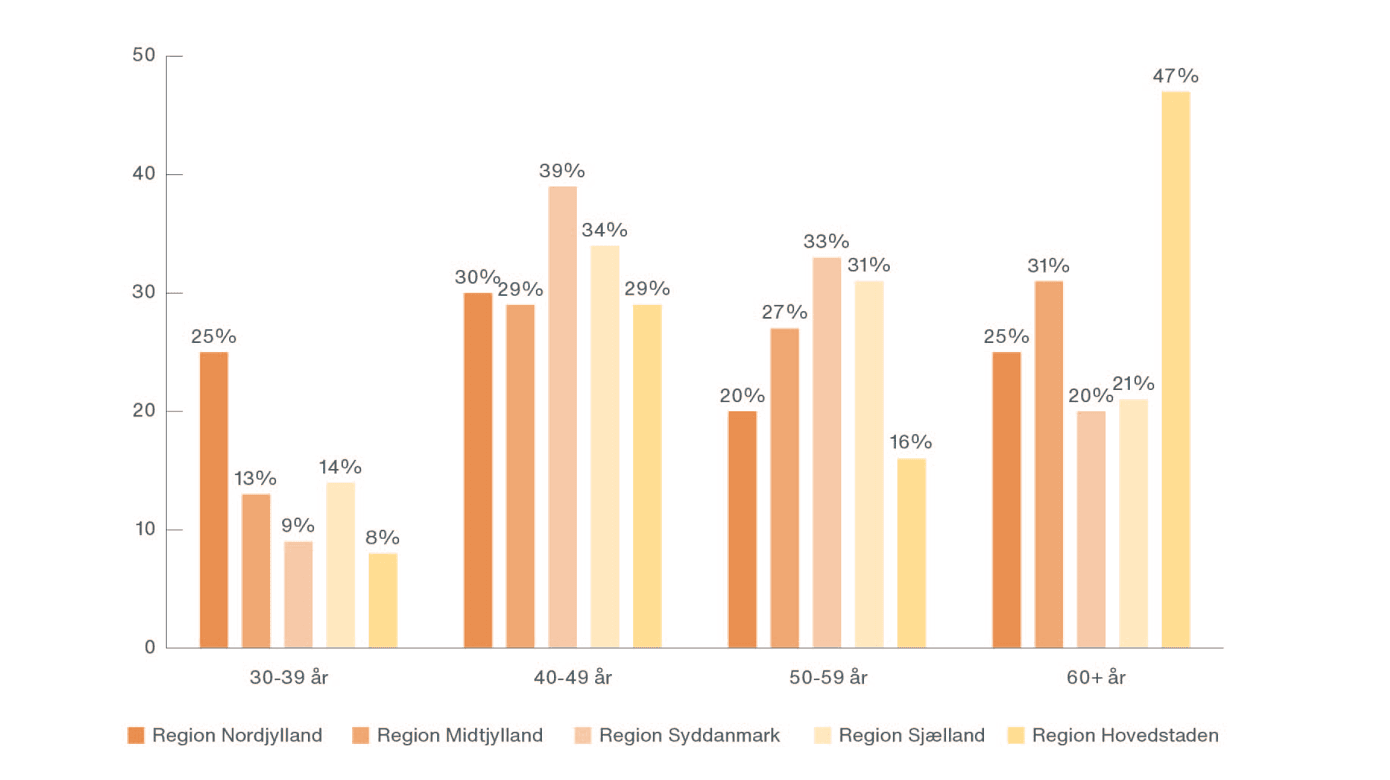
Hvert femte kræfttilfælde tager sit udspring i nyrer, urinveje eller mandlige kønsorganer og urinvejskirurgi har udviklet sig til et af de store kræftspecialer.
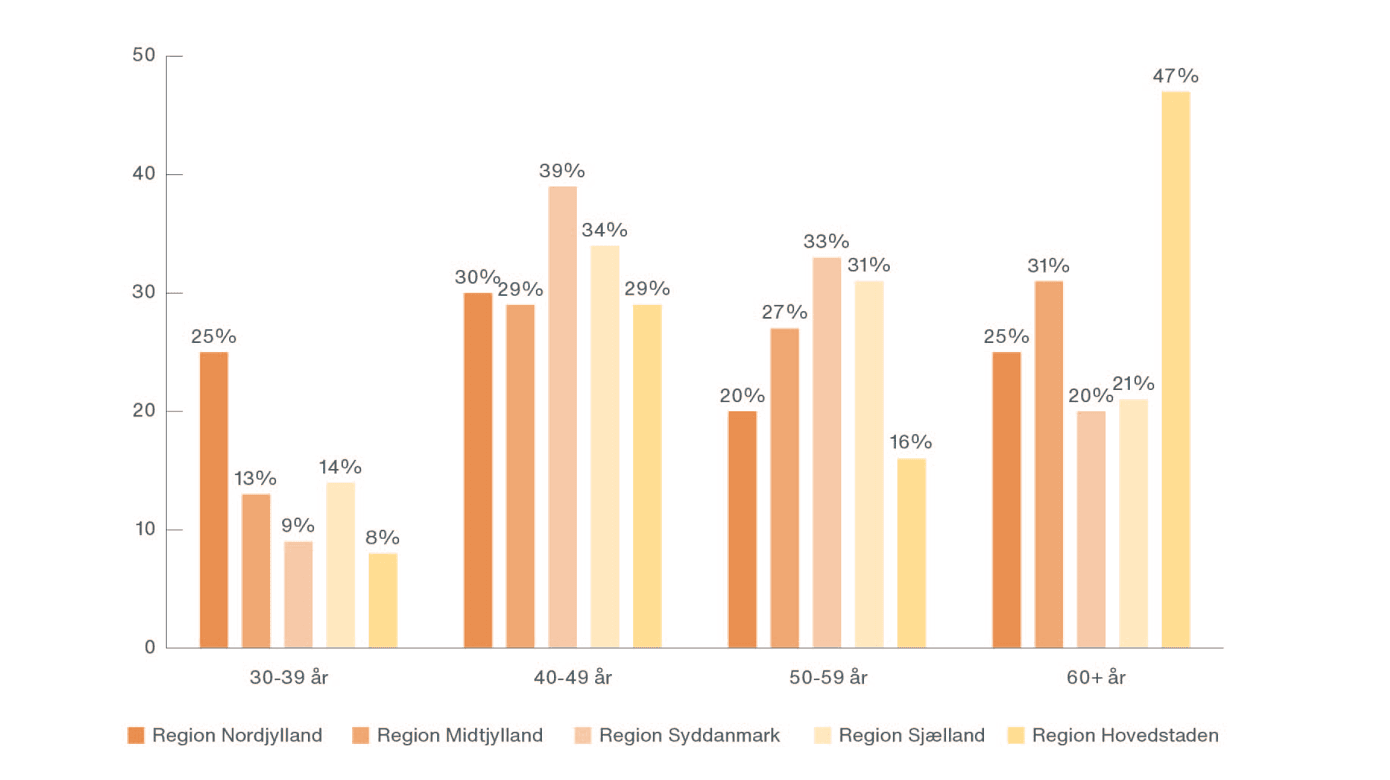
Urologi (gr. uron »urin« – logi »læren om«) benævnes i dag urinvejskirurgi og har siden 2001 været et selvstændigt speciale med varetagelse af forebyggelse, diagnostik, behandling, palliation og rehabilitering af patienter med sygdomme, skader, funktionsforstyrrelser og medfødte misdannelser i nyrer, urinveje og mandlige kønsorganer, hvor et kirurgisk indgreb kan blive et led i behandlingen [1]. Da hvert femte kræfttilfælde tilmed tager sit udspring i et af disse organer, har urinvejskirurgi udviklet sig til et af de store skærende kræftspecialer [2]. Den operative aktivitet rummer fra chirurgia minor som vasektomi til omfattende indgreb og komplicerede rekonstruktioner. Der opereres såvel åbent, laparoskopisk, inkl. robotassisteret, som endoskopisk. Sammedagskirurgi vinder frem og udgør nogle steder mere end syv af ti indgreb. Ambulante udrednings-, behandlings- og kontrolforløb for både benigne og maligne lidelser medfører skønsmæssigt over 200.000 ambulante årlige konsultationer i Danmark.
Patienterne findes i hele aldersspektret, men det ældre patientsegment er klart dominerende. Derfor er den aktuelle demografiske udvikling med et stigende antal ældre, kronisk syge og kræftoverlevere en tiltagende udfordring for specialet. Ikke kun de urinvejskirurgiske patienter bliver ældre, det gør også en stigende andel af urinvejskirurgerne, hvilket bekræftes i Sundhedsstyrelsens prognoser for udbuddet af læger og speciallæger udarbejdet med hjælp fra Sundhedsdatastyrelsen og Prognose- og Dimensioneringsudvalget [3]. Her påvistes f.eks. i Region Hovedstaden, at knap halvdelen (47%) af de urinvejskirurgiske speciallæger på tidspunktet var over 60 år. Arbejdsstyrken er som demonstreret i Figur 1 med nogen regional variation [4].
I et høringssvar til Sundhedsstyrelsen [5] har dansk urologi udtrykt bekymring over, at der især uden for de store byer opleves mangel på kvalificerede ansøgere til opslåede afdelingslæge- og overlægestillinger. Således mangler der allerede kvalificerede urologer til at varetage de specialiserede funktioner, og manglen på speciallæger gør det ligeledes svært at varetage basisfunktionerne. Med allerede 20-30% ubesatte hoveduddannelsesstillinger er ingen af de opstillede prognostiske scenarier i Sundhedsstyrelsens dimensioneringsplan realistiske. Sundhedsstyrelsen erkender også i lægeprognosen 2021-2045, at skønt der samlet set vil komme flere læger og speciallæger, vil dette dog ikke sikre en tilstrækkelig speciallægedækning i hele landet og inden for alle specialer.
»Ikke kun de urinvejskirurgiske patienter bliver ældre, det gør også en stigende andel af urinvejskirurgerne«Professor Michael Borre
Urologi (gr. uron »urin« – logi »læren om«) benævnes i dag urinvejskirurgi og har siden 2001 været et selvstændigt speciale med varetagelse af forebyggelse, diagnostik, behandling, palliation og rehabilitering af patienter med sygdomme, skader, funktionsforstyrrelser og medfødte misdannelser i nyrer, urinveje og mandlige kønsorganer, hvor et kirurgisk indgreb kan blive et led i behandlingen [1]. Da hvert femte kræfttilfælde tilmed tager sit udspring i et af disse organer, har urinvejskirurgi udviklet sig til et af de store skærende kræftspecialer [2]. Den operative aktivitet rummer fra chirurgia minor som vasektomi til omfattende indgreb og komplicerede rekonstruktioner. Der opereres såvel åbent, laparoskopisk, inkl. robotassisteret, som endoskopisk. Sammedagskirurgi vinder frem og udgør nogle steder mere end syv af ti indgreb. Ambulante udrednings-, behandlings- og kontrolforløb for både benigne og maligne lidelser medfører skønsmæssigt over 200.000 ambulante årlige konsultationer i Danmark.
Patienterne findes i hele aldersspektret, men det ældre patientsegment er klart dominerende. Derfor er den aktuelle demografiske udvikling med et stigende antal ældre, kronisk syge og kræftoverlevere en tiltagende udfordring for specialet. Ikke kun de urinvejskirurgiske patienter bliver ældre, det gør også en stigende andel af urinvejskirurgerne, hvilket bekræftes i Sundhedsstyrelsens prognoser for udbuddet af læger og speciallæger udarbejdet med hjælp fra Sundhedsdatastyrelsen og Prognose- og Dimensioneringsudvalget [3]. Her påvistes f.eks. i Region Hovedstaden, at knap halvdelen (47%) af de urinvejskirurgiske speciallæger på tidspunktet var over 60 år. Arbejdsstyrken er som demonstreret i Figur 1 med nogen regional variation [4].
I et høringssvar til Sundhedsstyrelsen [5] har dansk urologi udtrykt bekymring over, at der især uden for de store byer opleves mangel på kvalificerede ansøgere til opslåede afdelingslæge- og overlægestillinger. Således mangler der allerede kvalificerede urologer til at varetage de specialiserede funktioner, og manglen på speciallæger gør det ligeledes svært at varetage basisfunktionerne. Med allerede 20-30% ubesatte hoveduddannelsesstillinger er ingen af de opstillede prognostiske scenarier i Sundhedsstyrelsens dimensioneringsplan realistiske. Sundhedsstyrelsen erkender også i lægeprognosen 2021-2045, at skønt der samlet set vil komme flere læger og speciallæger, vil dette dog ikke sikre en tilstrækkelig speciallægedækning i hele landet og inden for alle specialer.
Afledt af regeringens og Danske Regioners Akutplan udbedes bl.a. de urinvejskirurgiske afdelinger i skrivende stund med få dages varsel at melde ind vedr. ventetider på udredning og behandling på alle regionsfunktioner og højtspecialiserede funktioner inkl. kræftpakkeforløb. Herudover skal der meldes ind vedr. evt. nye behandlinger til en fremtidig specialeplan. Med Sundhedsstyrelsens og Danske Regioners ønskede fast track-forløb, hvor såvel offentlige som private udbydere kan byde ind, kan man frygte, at specialeplanen, som netop skal sikre de rette kompetencer, kvalitet og volumen til rette hospital, sættes over styr i særligt kapacitetspressede specialer.
Det er dybt bekymrende, hvis specialeplaner herved degraderes til en »markedsplads« for lavest bydende, og at de private udbydere ikke har kunnet løse opgaven ift. hovedfunktioner til tiden, udelukker dem næppe fra at byde ind på andre områder, hvis de ellers kan købe rette læger ind hertil. Samtidigt kan de private udbydere »skumme fløden« og fravælge opgaver kompliceret af f.eks. patienternes alder og komorbiditet. Det bør derfor sikres, at uanset hvor opgaverne løses, vil der blive stillet præcis de samme krav til uddannelse, kvalitetsudvikling, indrapportering til nationale databaser, forskning og udvikling.
De åbenlyse udfordringer i et allerede presset urinvejskirurgisk speciale kalder på handling i arbejdet med dimensionering og planlægning af ressourcer til varetagelse af specialets støt voksende belastning samt den nødvendige forskning og udvikling til sikring af en fortsat høj behandlingskvalitet til alle specialets patienter.